Elveda ‘Masif’ ve ‘Submasif
AHA/ACC Akut Pulmoner Emboli (PE) Kılavuzu: Önemli Değişiklikler ve Yeni Sınıflama
Daha önce AHA/ACC PE kılavuzu var mıydı?
Hayır, resmi bir klinik uygulama kılavuzu yoktu. 2011 yılında yayımlanan AHA bilimsel bildirisi (massif ve submassif PE) yaygın şekilde kullanılmış olsa da, resmi bir klinik uygulama kılavuzu niteliğinde değildi. Avrupa’dan 2019 yılında yayımlanan ESC kılavuzları, birçok klinisyen için fiilen standart hâline gelmişti. 2026 yılında yayımlanan bu belge ise, yetişkinlerde akut PE için ilk özel AHA/ACC klinik uygulama kılavuzu niteliğini taşıyor ve bu nedenle büyük önem arz ediyor.
En önemli tek değişiklik nedir?
Kapsamlı şekilde yenilenmiş bir şiddet sınıflamasıdır. Eskiden kullanılan “massif, submassif ve düşük risk” terimleri kaldırılmış ve yerine AHA/ACC Akut PE Klinik Kategorileri A’dan E’ye ile alt kategoriler getirilmiştir.
Bu sınıflamayı bir derecelendirme ölçeği olarak düşünebilirsiniz:
- Kategori A: Subklinik PE
- Başka bir nedenle yapılan BT’de tesadüfen saptanan, belirti vermeyen PE.
- Bu hastalar genellikle acil servisten taburcu edilebilir.
- Kategori B: Semptomatik, düşük klinik şiddet skoru
- PESI I-II, sPESI 0, Hestia 0.
- Erken taburculuk genellikle önerilmektedir.
- Kategori C: Semptomatik, artmış şiddet skoru
- PESI III-V, sPESI ≥1, Hestia ≥1.
- Alt kategoriler C1-C3, sağ ventrikül disfonksiyonu ve biyobelirteç yükselmeleri ile hastaları daha ayrıntılı şekilde ayırır.
- Kategori D: Başlangıç seviyesinde kardiyopulmoner yetmezlik
- Kategori E: Kardiyopulmoner yetmezlik
Ayrıca, hipoksi, taşipne veya artan oksijen ihtiyacı durumlarında, herhangi bir alt kategoriye eklenebilen bir solunum modifikasyonu (R) mevcuttur.
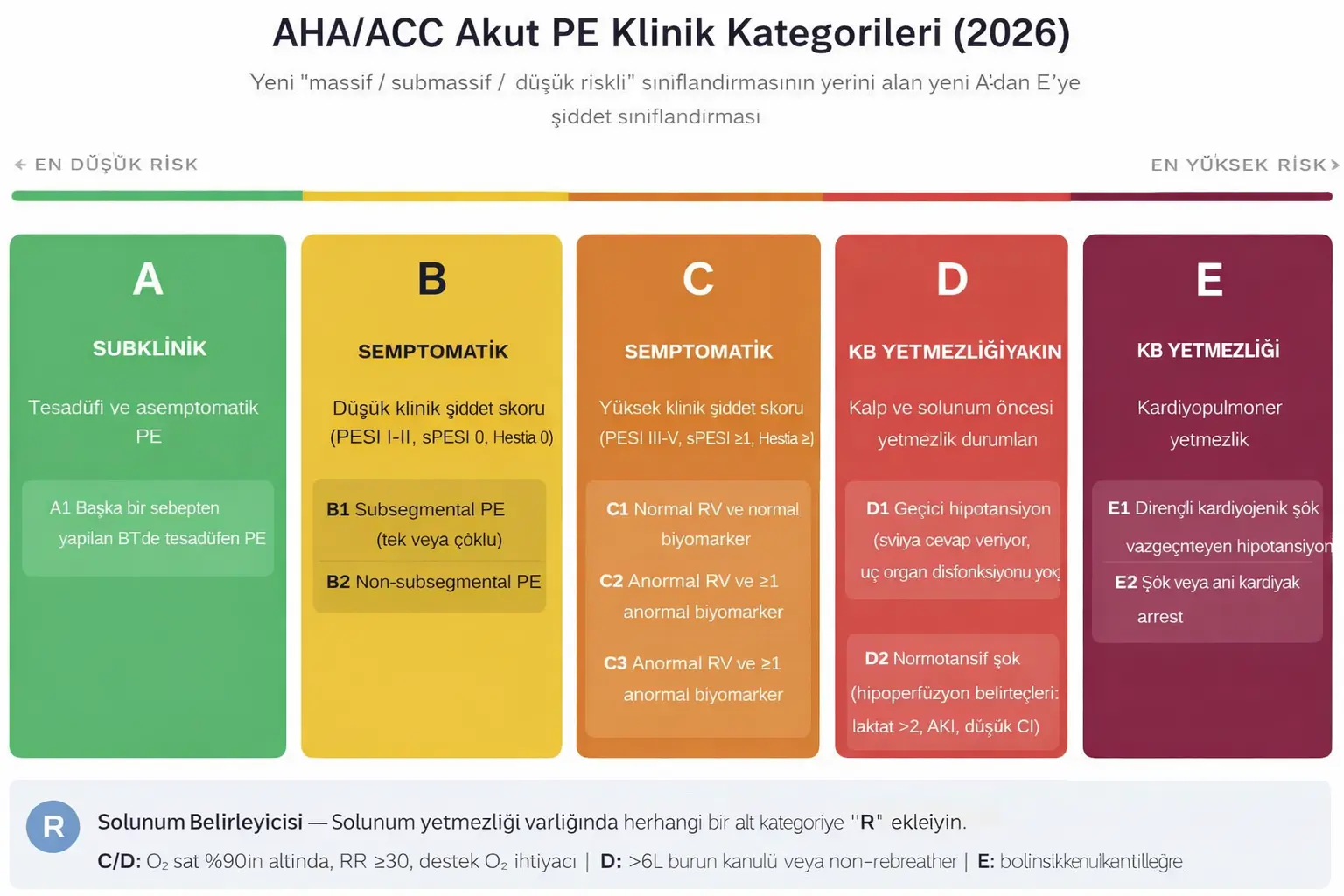
AHA/ACC 2026 Akut PE Klinik Kategorileri
2026 AHA/ACC kılavuzunda akut PE hastaları, en ciddi klinik, laboratuvar ve görüntüleme bulgusuna göre kategorilere ayrılır. Hastalar zaman içinde kategoriler arasında geçiş yapabilir. (Adapted from Creager MA et al)
“Massive” ve “submassive” terimleri neden değiştirildi?
Eski terimler çok kaba ve belirsizdi.
- “Submassive” terimi, hafif troponin yükselmesi olan ve iyi hisseden hastadan, hipoksik ve hızla kötüleşen hastaya kadar çok geniş bir hasta grubunu kapsıyordu.
- Yeni sistem bu farkı ortaya koyuyor:
- Kategori C1: Şiddet skoru yüksek, ancak sağ ventrikül normal ve biyobelirteçler normal → klinik olarak hafif risk
- Kategori D2: Normotansif şok, ancak son-organ disfonksiyonu → yüksek risk ve farklı yönetim yolu
Her kategori artık kendi adı ve yönetim algoritmasına sahiptir.
Bu ED iş akışım için ne anlama geliyor?
Çok şey. Kısa özet:
- Hastalar artık sadece “massive” veya “submassive” olarak etiketlenmeyecek; her kategori için spesifik yönetim ve taburculuk planı mevcut.
- Erken tanı ve risk sınıflaması, acil serviste klinik kararları doğrudan etkiliyor.
- Alt kategoriler, hasta takibi ve tedavi stratejilerinin daha hedefe yönelik olmasını sağlıyor.
ED Yönetiminde 2026 AHA/ACC Akut PE Klinik Kategorilerine Göre ÖnerilerKategori A veya B → Taburcu etmeyi düşünün
Kategori C ve üstü → Hastaneye yatırın, biyobelirteçleri ölçün, sağ ventrikülü görüntüleyin
Kategori C–E → PE Yanıt Timini (PERT) aktive edin
|

Şekil 2. Her bir AHA/ACC PE Klinik Kategorisine göre başlangıç yönetim adımları ve Tavsiye Sınıfı (COR) etiketleri gösterilmiştir. Creager MA ve arkadaşlarından uyarlanmıştır.”
DOAC’ler nihayet ön plana mı çıkıyor?
Evet. Kılavuz net bir şekilde belirtiyor:
- Akut PE hastalarında, oral antikoagülasyon için uygun olanlarda, DOAC’ler (Direkt Oral Antikoagülanlar), vitamin K antagonistleri (örn. warfarin) yerine önerilmektedir. (Sınıf 1, Kanıt Seviyesi B-R)
- Yani bu, güçlü bir tavsiye ve randomize çalışmalara dayalı kanıt demektir.
- Parenteral antikoagülasyon için:
- LMWH (Düşük Molekül Ağırlıklı Heparin), UFH (Unfractionated Heparin) yerine önerilir. (Sınıf 1, Kanıt Seviyesi B-R)
Gerekçe:
- LMWH, UFH’ye göre tekrarlayan VTE’yi daha iyi azaltır ve major kanamayı artırmaz.
- Dozlaması öngörülebilir, rutin takip gerektirmez ve heparin kaynaklı trombositopeni riskini düşürür.
- DOAC’ler ise warfarin’e göre:
- Daha düşük kanama riski (özellikle intrakraniyal kanama)
- Daha basit dozlama
- Daha az ilaç-gıda etkileşimi
Özel popülasyonlarda antikoagülasyon
- Burada “Several” denmiş; yani yaşlılar, böbrek yetmezliği, obezite, gebelik, kanama riski yüksek hastalar gibi özel gruplarda bazı farklılıklar ve dikkat gerektiren noktalar var.
- Bu hastalarda DOAC kullanımı sınırlı veya dikkatli olmalı. Örneğin:
- Gebelikte genellikle LMWH tercih edilir.
- Böbrek yetmezliği olanlarda DOAC doz ayarlaması gerekir veya tercih edilmeyebilir.
1. Obezite (BMI >30)
2. Antifosfolipid Sendromu (APS)
3. Gebelik
4. Böbrek Hastalığı
5. Karaciğer Hastalığı
|
1. Tromboliz ve ileri tedaviler hakkında ne düşünüyorsunuz?
Kılavuz, PE’nin yeni A–E kategorilerine dayalı yapılandırılmış bir yaklaşım öneriyor:
| Kategori | Önerilen/Önerilmeyen tedaviler | Açıklama |
|---|---|---|
| A–C2 | Sistemik tromboliz zararlı (Class 3: Harm). CDL ve MT önerilmez. | Hafif-orta riskli PE’de tromboliz, ciddi kanama riskine yol açabilir. |
| C3 | Sistemik tromboliz ve kateter bazlı tedaviler belirsiz. | PEITHO çalışması: tromboliz kardiyovasküler çöküşü önler ama kanama (intrakraniyal dahil) riski artar. |
| D1–D2 | İleri tedaviler düşünülebilir: sistemik tromboliz, CDL veya MT. | Yüksek riskli, instabil hastalar için seçici. |
| E1 | İleri tedaviler makul: sistemik tromboliz, CDL, MT, cerrahi emboliktomi. | Kritik hasta grubu. |
| E2 | Sistemik tromboliz makul; cerrahi emboliktomi diğer seçenekler (ör. VA-ECMO) üzerine önerilmez. | Ekstrim riskli hastalarda. |
Not: PEERLESS çalışması (550 hasta, CDL vs MT) 30 günlük mortalite ve major kanamada fark göstermedi. Yani kateter bazlı yaklaşım seçilecekse, CDL veya MT tercihi operatör ve duruma bağlıdır.
2. Peki ya sedasyon? Bu gerçekten de PE kılavuzunda yer alıyor mu?
- Kılavuzda derin sedasyon ve mekanik ventilasyon, klinik olarak gerekli değilse zararlı (Class 3: Harm).
- Kanıt: PE ve sağ ventrikül (RV) disfonksiyonu olan hastalarda anestezi sonrası kardiyak arrest oranı %19–28, hatta hemodinamik olarak stabil olanlarda bile.
- Sebep: Sedasyon, kompansatuvar sempatik yanıtı baskılar ve hastayı hayatta tutan mekanizmaları bozar.
- Eğer entübasyon gerekiyorsa: vazopressörler, inotroplar ve VA-ECMO hazır olmalı.
3. Peki ya IVC filtreleri?
- Antikoagüle hastalarda rutin IVC filtresi önerilmez (Class 3: Harm, Level A).
- Filtreler sadece antikoagülasyon verilemeyen hastalara ayrılmıştır.
- Retrievable (çıkarılabilir) filtreler, kalıcı filtrelere tercih edilir; FDA önerisi: 29–54 gün içinde çıkarma.
- Filtre takıldıysa yapılandırılmış takip programı ile çıkarma oranı artırılabilir.
4. Bir sonraki şiftte neyi farklı yapmalıyım?
- PE değerlendirmesini A–E kategorilerine göre yap (eski “massive/submassive/low-risk” yaklaşımı yerine).
- Kategori C–E hastalarda laktat ölçümü (Class 1).
- Hastaneye yatmadan evde güvenle takip edilebilecek hastalar: Hestia, PESI, sPESI gibi karar araçlarını kullan.
- RV değerlendirmesi: Eko > CT (tercih) Kategori C–D hastalar.
- Parenteral antikoagülasyon: LMWH, UFH yerine tercih edilir.
- PERT (Pulmonary Embolism Response Team) aktivasyonu: Kategori C–E’de erken, Class 1 öneri.
- Sedasyon: RV disfonksiyonu şüphesi olan hastalarda dikkatli ol.
5. Peki ya takip süreci?
- İlk hafta klinik kontrol, 3 ay içinde özel ziyaret önerilir.
- Her kontrolde PE’ye bağlı semptom ve fonksiyonel kısıtlılık değerlendirilir (en az 1 yıl).
- Amaç: Kronik tromboembolik pulmoner hastalık (CTEPD) saptamak (yaklaşık %3 komplikasyon).
- Uzun süreli antikoagülasyon (>3–6 ay):
- Apixaban yarım doz (2.5 mg x2/gün) veya rivaroksaban 10 mg/gün
- Amaç: tekrar riskini önlerken kanama riskini azaltmak.
- Kanıt: RENOVE ve API-CAT çalışmaları.
Referanslar:
- Creager MA et al. 2026 AHA/ACC/ACCP/ACEP/CHEST/SCAI/SHM/SIR/SVM/SVN Guideline for the Evaluation and Management of Acute Pulmonary Embolism in Adults: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2026 Mar 24;153(12):e977-e1051.
- Long B. 2026 Guideline: Evaluation and Management of Acute PE. emDocs

admin
YAZARSite Kurucusu. Maceraperest acil tıpçı