Bölüm 9: Erişkin İleri Yaşam Desteği: 2025 Amerikan Kalp Derneği Kardiyopulmoner Resüsitasyon ve Acil Kardiyovasküler Bakım Kılavuzları: Tam metin, Türkçe
(Part 9: Adult Advanced Life Support: 2025 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care) Tam metin
Özet
2025 Erişkin İleri Yaşam Desteği Kılavuzlarında, Amerikan Kalp Derneği (AHA), erişkinlerde kardiyak arrest, solunum arresti ve yaşamı tehdit eden kardiyovasküler acil durumların resüsitasyonu ve yönetimi için kapsamlı öneriler sunmaktadır. Yapılandırılmış kanıt incelemeleri ve güncel klinik araştırmalar temel alınarak hazırlanan bu kılavuzlar, sağkalımı ve hasta sonuçlarını optimize etmeye yönelik kanıta dayalı stratejiler sunmaktadır.
2025 kılavuzları, ventriküler fibrilasyon, nabızsız ventriküler taşikardi, asistol ve nabızsız elektriksel aktivite dahil olmak üzere kardiyak arrestlerin tedavisine rehberlik ederken; hızlı ventriküler yanıtlı atriyal fibrilasyon ve flutter gibi peri-arrest durumlarını da kapsamaktadır. Defibrilasyon, elektriksel kardiyoversiyon, ileri hava yolu yönetimi, ilaç tedavileri ve intravenöz erişim için öneriler sunulmaktadır.
Ek olarak, ileri yaşam desteği ortamında çift ardışık defibrilasyon, baş yukarı pozisyonunda kardiyopulmoner resüsitasyon ve yatak başı ultrason kullanımına ilişkin kılavuzlar yer almaktadır. Resüsitasyonun sonlandırılmasına dair kurallar, acil tıp hizmetleri profesyonelinin yetki alanına uygun karar verme süreçlerini destekleyecek şekilde geliştirilmiştir.
Son olarak, bu kılavuzlar, uygun tedavi stratejilerinin zamanlamasını belirlemek amacıyla primer ve sekonder aritmilerin ayırt edilmesinin önemini vurgulamaktadır.
Erişkin İleri Yaşam Desteği için En Önemli 10 Mesaj
-
Hızlı klinik stabilite değerlendirmesi: Uygun ileri yaşam desteği (ALS) tedavisini yönlendirmek için hızlı bir klinik stabilite değerlendirmesi şarttır. Bu kılavuzlar, organ perfüzyonunun yetersizliğinin instabilite olarak nasıl ortaya çıktığını detaylı şekilde açıklamaktadır.
-
İlk şok enerjisi: Atriyal fibrilasyon ve atriyal flutter kardiyoversiyonunda, düşük enerjiye kıyasla ≥200 J’lik yüksek ilk şok enerjisi tercih edilmelidir.
-
Resüsitasyonun sonlandırılması (TOR): Güncellenmiş TOR kılavuzları, uygulamanın acil tıp hizmetleri (BLS, ALS veya evrensel TOR kuralı [UTOR]) kapsamına göre yapılması gerektiğini vurgular. Ayrıca, end-tidal CO₂ (ETCO₂) yalnız başına resüsitasyonu sonlandırmak için kullanılmamalıdır.
-
VC ve DSD kullanımı: Vector change (VC) ve çift ardışık defibrilasyon (DSD), şoka dirençli ventriküler fibrilasyon (VF) tedavisinde etkinliği kanıtlanmamış tekniklerdir. Ancak, bu yöntemlerin, uygun hasta seçiminin ve şok uygulamasını optimize edecek yeni teknolojilerin araştırılması gereklidir.
-
Baş yukarı pozisyon CPR: Baş yukarı pozisyonunda kardiyopulmoner resüsitasyonun (CPR) kullanımı, yalnızca uygun klinik denemeler ve katılımcı güvenliği sağlanmış çalışmalarda önerilmektedir; rutin uygulamada önerilmez.
-
Eski veya etkisiz prosedürler: Etkinliği daha yüksek modern yöntemlerle değiştirilmiş eski veya sıra dışı prosedürler (örneğin, resüsitasyon sırasında endotrakeal tüp aracılığıyla ilaç uygulaması) kılavuzdan çıkarılmıştır.
-
Yatak başı ultrason (POCUS): Deneyimli profesyoneller tarafından, resüsitasyon sırasında CPR’yi kesintiye uğratmayacak şekilde, ters çevrilebilir nedenleri tespit etmek için POCUS kullanılabilir.
-
Polimorfik ventriküler taşikardi: Her zaman instabil olan polimorfik ventriküler taşikardi, gecikmeden defibrilasyon ile tedavi edilmelidir; şok uygulamasındaki gecikmeler sonuçları kötüleştirir.
-
İntravenöz erişim: Kardiyak arrest sırasında ilaç uygulaması için IV erişim birinci tercih olmaya devam eder. IV erişimin mümkün olmadığı veya geciktiği durumlarda intraosseöz (IO) erişim uygun bir alternatiftir.
-
Aritmiler ve klinik instabilite: Aritmiler, hem instabilitenin nedeni hem de bir belirtisi olabilir. Instabilitenin primer nedeninin değerlendirilmesi, kılavuzların en doğru ve etkin kullanımını yönlendirecektir.
Önsöz
Amerika Birleşik Devletleri’nde kardiyak arrest, önemli bir halk sağlığı sorunu olmaya devam etmektedir. Acil tıp hizmetleri (EMS) tarafından müdahale edilen hastane dışı kardiyak arrest (OHCA) insidansı, her yıl 100 000 kişide 83,4 olarak bildirilmiştir¹. Resüsitasyon bilimi, eğitim ve bakım sistemlerindeki ilerlemelere rağmen, EMS müdahalesi sonrası hastaneden sağ çıkma oranı hâlâ düşüktür ve yaklaşık %10 civarındadır. Yüksek kaliteli kardiyopulmoner resüsitasyon (CPR) ve zamanında defibrilasyon gibi acil müdahaleler, hasta sonuçlarını iyileştirmek için kritik öneme sahiptir.
Hastane içi kardiyak arrest (IHCA) ise yaklaşık her 100 hastaneye yatmış erişkinden 1’inde meydana gelmektedir. Veriler, bu hastaların yaklaşık %72,2’sinin spontan dolaşımın geri dönmesini (ROSC) sağladığını ve hastaneden sağ çıkma oranının yaklaşık %24,2 olduğunu göstermektedir. Hastaneden sağ çıkan hastalar arasında, yaklaşık %85’i nörolojik olarak iyi sonuçlar elde etmektedir. Bu istatistikler, ileri hava yolu yönetimi, farmakolojik tedaviler ve koordineli postresüsitasyon bakımını içeren ALS müdahalelerinin hem prehastane hem de hastane içi ortamda önemini vurgulamaktadır.
Uluslararası Resüsitasyon İrtibat Komitesi (ILCOR), daha iyi hasta sonuçları için “Formül for Survival”ı önermektedir; bu formül, üç kritik bileşeni tanımlar: sağlam bilimsel temellere dayanan kılavuzlar, resüsitasyon profesyonellerinin etkin eğitimi ve iyi işleyen bakım sistemleri². 2025 ALS kılavuzları, bu ilkeleri temel alarak en güncel kanıtları entegre etmekte, ALS profesyonelleri için yüksek kaliteli eğitimi teşvik etmekte ve hayat kurtarıcı acil kardiyovasküler bakım sağlamak için kritik karar süreçlerini tanımlamaktadır.
Bu doküman, Amerikan Kalp Derneği (AHA) tarafından ALS müdahaleleri için yapılan önerileri sunmakta ve bunları titiz kanıt değerlendirmeleri ile uzman görüşleri temelinde hazırlamaktadır. Öneriler, ALS profesyonellerinin yetki ve uygulama kapsamına göre uyarlanmış olup, sağkalım ve fonksiyonel iyileşmeyi artırmaya odaklanmaktadır. 2025 ALS kılavuzları, resüsitasyon bilimindeki ilerlemelerin devamı için bir çerçeve sağlamayı ve gelecekteki araştırma ve inovasyon alanlarını vurgulamayı amaçlamaktadır¹.
References (Tam metne bakınız)
2025 ALS Kılavuzlarına Giriş
Kılavuzların Kapsamı
2025 Yetişkin İleri Yaşam Desteği (ALS) kılavuzları, yetişkin kardiyak arrest ve yaşamı tehdit eden kardiyovasküler acil durumları yöneten sağlık profesyonelleri için kanıta dayalı öneriler sunmaktadır. Bu kılavuzlar, ileri resüsitasyon teknikleri konusunda eğitim almış profesyonellere yönelik olarak hazırlanmış olup, sağkalım ve nörolojik sonuçları optimize etmek amacıyla geniş bir farmakolojik ve cihaz temelli tedavi yelpazesi ile kritik müdahaleleri kapsamaktadır.
Bu doküman, temel resüsitasyon uygulamalarını ele alan ve 2025 BLS kılavuzları olarak ayrı yayımlanan dokümanı tamamlayıcı niteliktedir. BLS kılavuzları, hem temel eğitimli sağlık profesyonelleri hem de halkın müdahaleleri için temel resüsitasyon uygulamalarını ele alır. Önemli olarak, ALS kılavuzları prehastane ve hastane içi resüsitasyon ile resüsitasyonun başarısız olduğu durumlarda TOR (Termination of Resuscitation) önerilerini kapsamaktadır. Literatürde, spontan dolaşımın geri dönmesi (ROSC) ile dolaşımın geri dönmesi terimleri arasında farklı kullanım olduğu bilinmektedir. Bu kılavuzlarda; CPR sonrası dolaşımın mekanik yollarla sağlanması durumunda (ör. ekstrakorporeal membran oksijenasyonu) return of circulation, kardiyak fonksiyon nedeniyle sağlanması durumunda ise ROSC terimi kullanılmaktadır.
ALS profesyonellerinin eğitimine ilişkin öneriler Bölüm 12: Resüsitasyon Eğitim Biliminde¹, ALS profesyonellerinin veya prosedürlerin bakım sistemlerine entegrasyonu ile ilgili öneriler Bölüm 4: Bakım Sistemlerinde², ROSC sonrası yetişkin hastaya bakım ile ilgili öneriler Bölüm 11: Kardiyak Arrest Sonrası Bakımda³, ALS bakımının verilmesi veya verilmemesine dair etik değerlendirmeler ise Bölüm 3: Resüsitasyonda Etik Değerlendirmelerde⁴ sunulmaktadır.
Yazım Grubunun Organizasyonu
ALS Yazım Grubu, acil tıp, EMS, kardiyoloji, yoğun bakım, halk sağlığı, hemşirelik ve eğitim alanlarından uzmanlar ile AHA personeli ve bilim editörlerini kapsamaktadır. Üyeler, potansiyel çıkar çatışmalarını atama öncesi ve her 90 günde bir açıklamakta olup, bu süreç AHA’nın tarafsız kılavuz geliştirme politikalarına uygundur. Yazım grubu üyelerinin açıklama bilgileri Ek 1’de yer almaktadır.
Metodoloji ve Kanıt İncelemesi
Bu kılavuzlar, ALS Yazım Grubu tarafından yürütülen kanıt değerlendirmelerine dayanmaktadır⁵. Kanıt inceleme süreçleri, sistematik derlemeler, kapsam taramaları ve ILCOR, bağlı kuruluşlar ve bireysel Yazım Grubu üyeleri tarafından hazırlanan yıllık odaklı kanıt güncellemelerini içermektedir. Bu süreçler, literatürün kapsamlı bir şekilde tanımlanmasını ve Yazım Grubu üyeleri arasında ayrıntılı tartışmayı sağlayarak kılavuz geliştirmeyi desteklemiştir. Kanıt değerlendirme detayları Bölüm 2: Kanıt Değerlendirmesi ve Kılavuz Geliştirmede⁶ sunulmaktadır.
Öneri Sınıfı ve Kanıt Düzeyi
2025 ALS kılavuzlarındaki her öneri, gücünü yansıtmak amacıyla bir Öneri Sınıfı (Class of Recommendation – COR) ve Kanıt Düzeyi (Level of Evidence – LOE) ile sınıflandırılmıştır. LOE, mevcut kanıtın kalite, miktar, alaka ve tutarlılığı temel alınarak belirlenir. COR tayin edilirken LOE ve sistemsel faktörler, ekonomik ve etik faktörler (ör. eşitlik, kabul edilebilirlik, uygulanabilirlik) dikkate alınmıştır. Her COR ve LOE kriteri Tablo 1’de açıklanmıştır. Ayrıntılı bilgi için Bölüm 2: Kanıt Değerlendirmesi ve Kılavuz Geliştirmeye⁶ bakılabilir.
Tablo 1. Öneri Sınıfı (COR) ve Kanıt Düzeyi (LOE) Uygulamasının Klinik Stratejiler, Müdahaleler, Tedaviler veya Tanısal Testlerde Hasta Bakımına Yansıtılması (Aralık 2024 Güncellemesi*)

Kılavuz Yapısı
2025 ALS kılavuzları, modüler bilgi birimleri (knowledge chunks) şeklinde yapılandırılmıştır ve her biri belirli klinik konuları ele alan bölümlere ayrılmıştır⁷. Her modülde, öneri tabloları, kısa özetler, destekleyici gerekçeler ve referanslar yer almaktadır. Akış diyagramları ve tablolar, klinik karar verme sürecinin aşamalarını açıklığa kavuşturmakta, hiperlinkli referanslar ise çalışmalara ve kaynaklara erişim sağlamaktadır.
Doküman İnceleme ve Onayı
2025 ALS kılavuzlarının her bölümü, konu uzmanları ve bağımsız hakemler tarafından titizlikle incelenmiştir. Tüm kılavuzlar, AHA Bilimsel Danışma ve Koordinasyon Komitesi ile AHA Yürütme Komitesi tarafından gözden geçirilmiş ve yayımlanmak üzere onaylanmıştır. Hakemlerin açıklama bilgileri Ek 2’de yer almaktadır.
References (Tam metne bakınız)
DEFİBRİLASYON

Özet
Kardiyopulmoner resüsitasyon (CPR) ile birlikte, ventriküler fibrilasyon veya nabızsız ventriküler taşikardi (VF/pVT) nedeniyle meydana gelen ani kardiyak arrest durumunda erken defibrilasyon, hayatta kalmak için kritik öneme sahiptir¹². Defibrilasyon, VF/pVT’nin başlangıcından hemen sonra uygulandığında en yüksek başarı oranına sahiptir.
Buna karşılık, VF/pVT süresi uzadığında, kalbin enerji rezervlerinin tükenmesi defibrilasyon etkinliğini azaltabilir; bu nedenle ritim analizinden önce belirli bir süre CPR ile enerji rezervlerinin yeniden sağlanması gerekir. Şok uygulama ve diğer ALS müdahaleleri için algoritma Şekil 1’de gösterilmektedir. Şok uygulaması sırasında ve çevresinde CPR’nin kesintiye uğramasının en aza indirilmesi öncelikli hedef olmalıdır.
Günümüzde piyasada bulunan defibrilatörler, elektriksel özellikleri farklı proprietary (özel) şok dalga formları kullanmaktadır. Aynı programlanmış enerji seviyesinde bile farklı tepe akımlar ile şok uygulayabilen bu cihazlar arasında etkinlik karşılaştırması yapmak zorlaşmaktadır. CPR sırasında kalbin temel ritmini teşhis edebilen ve ventriküler dalga formundan prognostik bilgi çıkarabilen teknolojiler geliştirilmiştir; bu bilgiler, hasta yönetiminde yol gösterici olabilir. Ancak, bu teknolojilerin rutin kullanım için daha fazla doğrulama sürecine ihtiyacı vardır.
Şekil 1. Yetişkin Kardiyak Arrest Döngüsel Algoritması

Kısaltmalar: CPR: Kardiyopulmoner Resüsitasyon, ET: Endotrakeal, IO: İntraosseöz, IV: İntravenöz, pVT:Nabızsız Ventriküler Taşikardi, VF: Ventriküler Fibrilasyon
Yazar Notu
Resmin özeti
Yetişkin Kardiyak Arrest Sirküler Algoritması
Bu algoritma, kardiyak arrest durumunda resüsitasyon (yeniden canlandırma) sürecindeki temel eylemleri dairesel ve sürekli bir döngü içinde gösterir.
Döngünün Başlangıcı ve Ana Adımlar
-
KPR’ye Başla
-
Hastaya oksijen verin.
-
Monitör ve defibrilatörü bağlayın.[1]
-
-
Ritmi Kontrol Et
-
Kalp ritmi şoklanabilir bir ritim mi? (VF/nVT: Ventriküler Fibrilasyon / Nabızsız Ventriküler Taşikardi)
-
EVET, RİTİM ŞOKLANABİLİR İSE (VF/nVT):
-
Şok Uygula: Bifazik defibrilatörler için üreticinin önerdiği dozda (genellikle 120-200 Joule) şok verilir. Monofazik için 360 Joule kullanılır.
-
2 Dakika KPR: Şoktan hemen sonra 2 dakika boyunca kalp masajına devam edin.
-
Döngüye Devam: 2 dakika sonunda tekrar ritmi kontrol etmek için 2. adıma geri dönün.
-
-
HAYIR, RİTİM ŞOKLANAMAZ İSE (Asistoli/NEA: Nabızsız Elektriksel Aktivite):
-
2 Dakika KPR: Vakit kaybetmeden 2 dakika boyunca kalp masajına devam edin.
-
Döngüye Devam: 2 dakika sonunda tekrar ritmi kontrol etmek için 2. adıma geri dönün.
-
-
Döngü Boyunca Sürekli Yapılması Gerekenler (Dairenin İçindeki Eylemler)
Bu eylemler, 2 dakikalık KPR döngüleri sırasında sürekli olarak değerlendirilir ve uygulanır:
Yüksek Kaliteli KPR Sağla:
-
Hızlı ve Güçlü Bası: Dakikada 100-120 bası hızında ve en az 5 cm derinliğinde kompresyon uygulayın. Göğüs kafesinin tam olarak geri çekilmesine izin verin.
-
Kesintileri Azalt: Göğüs kompresyonlarındaki duraksamaları en aza indirin.
-
Aşırı Solutmadan Kaçın: Aşırı ventilasyondan kaçının.
-
Uygulayıcıyı Değiştir: Her 2 dakikada bir (veya yorgunluk hissedilirse daha erken) kompresyon yapan kişiyi değiştirin.
-
Kapnografi (PETCO2): Eğer PETCO2 değeri düşükse veya düşüyorsa, KPR kalitesini artırmaya çalışın.
İlaç Tedavisi:
-
Damar Yolu (IV/IO): Damar yolu veya kemik içi yol açın.
-
Adrenalin (Epinefrin): Her 3-5 dakikada bir 1 mg adrenalin uygulayın. Şoklanamayan ritimlerde adrenalin mümkün olan en kısa sürede verilmelidir.
-
Antiaritmik İlaçlar: Şoka dirençli VF/nVT durumunda amiodaron veya lidokain düşünün.
-
Amiodaron: İlk doz 300 mg bolus, ikinci doz 150 mg.
-
Lidokain: İlk doz 1-1.5 mg/kg, ikinci doz 0.5-0.75 mg/kg.
-
İleri Hava Yolu:
-
Endotrakeal entübasyon veya supraglottik hava yolu (örneğin laringeal maske) yerleştirmeyi düşünün.
-
İleri hava yolu takıldıktan sonra, göğüs kompresyonlarına ara vermeden her 6 saniyede bir soluk verin (dakikada 10 solunum).
Döngünün Sonu
-
Spontan Dolaşımın Geri Dönmesi (ROSC): Nabız ve kan basıncı geri geldiğinde, ani ve sürekli PETCO2 artışı (genellikle ≥40 mmHg) olduğunda resüsitasyon sonlandırılır ve kardiyak arrest sonrası bakım sürecine geçilir.
Geri Döndürülebilir Nedenleri Tedavi Et (5H & 5T)
-
H’ler:
-
Hipovolemi (Sıvı kaybı)
-
Hipoksi (Oksijen yetmezliği)
-
Hidrojen İyonu (Asidoz)
-
Hipo/Hiperkalemi (Potasyum düşüklüğü/yüksekliği)
-
Hipotermi (Vücut ısısının düşmesi)
-
-
T’ler:
-
Tansiyon Pnömotoraks
-
Tamponat (Kardiyak)
-
Toksinler
-
Trombozis (Pulmoner veya Kardiyak)
-
DÖNGÜDEN ÇIKIŞ
Spontan Dolaşımın Geri Dönüşü (ROSC)
-
Nabız alınması ve kan basıncının ölçülmesi.
-
PETCO2 değerinde ani ve sürekli artış (tipik olarak >40 mmHg).
-
İntra-arteriyel izlemde spontan arteriyel kan basıncı dalgasının görülmesi.
POST-KARDİYAK ARREST BAKIM
-
Hastanın durumu stabil hale getirilir ve ileri tedavi için hazırlık yapılır.)
—————————————————————————————————————
Optimal şok dalga formu ve akımın belirlenmesi çalışmalarının devam etmesine rağmen, enerji artışı da VF veya pVT sonlandırılmasında etkili olabilir. Ayrıca, defibrilasyon için pad yerleşiminin optimize edilmesi, şok başarısında önemli bir faktördür (bkz. Öneri Özel Destekleyici Metin, maddeler 4 ve 5 ile “Vector Change ve Çift Ardışık Defibrilasyon” bölümü).
Öneri Özel Destekleyici Metin
-
Acil elektriksel defibrilasyon, VF/pVT ve diğer hemodinamik olarak destabilize edici taşiaritmilerin sonlandırılmasında oldukça etkilidir (uygun şekilde geniş kompleks ve dar kompleks taşikardiler veya atriyal fibrilasyon/flutter bölümlerine bakınız).
-
Biphasic (çift fazlı) defibrilatörler, zıt polaritede darbeler vererek, monophasic (tek fazlı) defibrilatörlere kıyasla hem atriyal³ hem de ventriküler taşiaritmileri sonlandırmada eşdeğer veya daha yüksek etkinlik sağlar⁴–¹⁰. Bu güvenlik ve etkinlik farkları, mevcutsa biphasic defibrilatörlerin tercih edilmesini destekler. Biphasic defibrilatörler, 1990’ların sonlarında ticari olarak üretilen monophasic şok defibrilatörlerinin yerini büyük ölçüde almıştır; ancak bazı eski cihazlar hâlâ kullanımda olabilir.
-
Tek şok stratejisi, ilk şoktan hemen sonra CPR’ye başlanmasını, seri “stacked” şoklar yerine önerir. Bunun gerekçeleri şunlardır:
-
Biphasic dalga formları ile ilk şokun yüksek başarı oranı (ardışık şoklara gerek azalmaktadır),
-
İlk şok başarısız olduğunda ikinci ve üçüncü seri şokların başarı oranının düşmesi¹¹,
-
Bir dizi stacked şok için CPR’nin uzun süreli kesilmesi gerekir.
Tek şok stratejisi, CPR kesintilerini kısaltır ve hastaneye kabul ve taburculuk sağkalımını belirgin şekilde iyileştirir (1 yıllık sağkalımı etkilemez)¹²–¹⁴. Ancak, monitörlü ve gözlemlenen arrestlerde, özellikle hastane içi kardiyak arrest veya kardiyak cerrahi sonrası arrest gibi gerçek zamanlı ritim izlemeli durumlarda tek şok ve stacked şokların etkinliği net değildir (bkz. Bölüm 10: Kardiyak Cerrahi Sonrası Kardiyak Arrest)¹⁵.
-
4–5. Ticari olarak temin edilen defibrilatörler ya sabit enerji seviyeleri sunar ya da artan enerji uygulamasına izin verir; her iki yaklaşım da VF/pVT sonlandırmada yüksek etkilidir¹⁶. Başlangıç veya sonraki biphasic defibrilasyon için optimal enerji seviyesi (sabit veya artan) belirlenmemiştir ve cihaz üreticisinin önerisine bırakılmalıdır. Üretici önerisi bilinmiyorsa, cihaz için maksimum doz uygulanabilir.
-
Randomize bir çalışma, sabit 150 J biphasic defibrilasyonu, artan enerji (200–300–360 J) ile karşılaştırmış ve ilk şok sonrası başarılı defibrilasyon ve organize ritme dönüş oranlarının benzer olduğunu göstermiştir. Ancak birden fazla şoka ihtiyaç duyan hastalarda artan enerji, organize ritme dönüş oranını anlamlı şekilde artırmıştır; genel sağkalım iki grup arasında farklı bulunmamıştır¹⁷.
-
Sabit 200 J biphasic ile artan (200–300–360 J) şokları karşılaştıran bir gözlemsel çalışma benzer sonuçlar vermiştir¹⁸.
Biphasic şok akımını artırmak için farklı stratejiler tanımlanmıştır: pad-cilt temasını optimize etmek, şok sırasında manuel basınç uygulamak (uygun izolasyon önlemleri ile) veya padlerin vector değişimi yapmak. Vector change ve çift ardışık defibrilasyon aşağıda açıklanmıştır¹⁹.
-
Biphasic şok dalga formları arasında üstünlük kanıtı bulunmamaktadır²⁰. Proprietary biphasic dalga formları arasındaki elektriksel farklılıklar nedeniyle, enerji seviyeleri her cihaz için üretici tarafından önceden belirlenmiştir.
References (Tam metne bakınız)
YAN DESTEK DALGA FORMU TEKNOLOJİSİ
(ANCILLARY WAVEFORM TECHNOLOGY)

Özet
CPR sırasında göğüs kompresyonlarının elektrokardiyogram (EKG) üzerinde oluşturduğu artefakt, altta yatan ritmin yorumlanmasını zorlaştırır. Bu durum, bir sonraki bakım adımının planlanmasını güçleştirir ve varsayımsal, gerçek ritme dayanmayan ilaç uygulamaları nedeniyle tedavi gecikmelerine veya hatalı yönlendirmelere yol açabilir. Ritim analizine harcanan süre de CPR’yi kesintiye uğratır. Artefakt filtreleme ve CPR sırasında altta yatan ritmi tespit etmeye yönelik diğer yenilikçi teknikler, göğüs kompresyonları kesintilerini minimize ederken terapilerin daha doğru yönlendirilmesini sağlayacak tanısal avantaj sunar¹–⁶. Bu teknolojilerin rutin kullanım için hâlâ daha fazla test ve doğrulamaya ihtiyacı vardır.
Öneri Özel Destekleyici Metin
-
Artefakt filtreleme teknolojileri, teorik avantajlarına rağmen, gerçek zamanlı klinik ortamda değerlendirilmemiş ve mevcut resüsitasyon stratejileri ile karşılaştırmalı olarak klinik etkinliği doğrulanmamıştır. Şu anda filtreleme algoritmaları yalnızca görsel (manuel) ritim yorumlaması için kullanılmakta olup, CPR sırasında otomatik eksternal defibrilatörlerde VF/VT otomatik ritim algılama amacıyla uygulanmamaktadır. Bu teknolojilerin rutin klinik uygulamaya alınmasından önce daha fazla araştırma ve klinik doğrulama gereklidir⁷.
-
VF dalga formunun elektriksel özellikleri zaman içinde değişir⁸. VF dalga formu analizi, resüsitasyon sırasında defibrilasyon veya diğer tedavilerin başarısını öngörmede faydalı olabilir⁹–¹¹. VF dalga formunun prognostik analizine dayalı olarak terapilerin gerçek zamanlı belirlenmesi, heyecan verici ve gelişmekte olan bir araştırma alanıdır. Ancak, bu yaklaşımın geçerliliği, güvenilirliği ve klinik etkinliği hâlen belirsizdir. Tek prospektif klinik çalışma, standart “önce şok” protokolünü dalga formu analizi rehberli şok algoritması ile karşılaştırmış ve ROSC açısından fark gözlemlememiştir¹². Yazım grubunun görüşü, dalga formu analizinin rutin resüsitasyon bakımını yönlendirmek için kullanılması adına yeterli kanıtın mevcut olmadığı, ancak klinik doğrulama ile yapılacak ilave araştırmaların teşvik edilmesi gerektiğidir.
References (Tam metne bakınız)
PAD YERİ DEĞİŞİMİ (VECTOR CHANGE) VE ÇİFT ARDIŞIK DEFİBRİLASYON (DOUBLE SEQUENTIAL DEFIBRILLATION, DSD)

Özet
CPR ile birlikte, başarılı defibrilasyon, VF/VT kaynaklı kardiyak arrestten sağ kalmak için hayati öneme sahiptir¹². Defibrilasyon, göğüs üzerinden padler aracılığıyla enerji (joule) verir ve bu enerji, akımı toraks boyunca iletir³. Başarı, enerji ayarından bağımsız olarak çeşitli faktörlerden etkilenir:
-
Dokuların elektriksel direnci (genellikle en yüksek cilt-pad ara yüzeyinde)⁴–⁷,
-
Pad yerleşimi ve buna bağlı şok vektörü⁸–¹¹,
-
Eş zamanlı yüksek kaliteli CPR.
Bu faktörler doğru şekilde yönetildiğinde, biphasic şok VF/pVT sonlandırmada yüksek başarı sağlayabilir (> %75)¹²¹³.
“Shock-resistant” ve “shock-refractory” terimleri, tekrar eden şoklar sonrası ritim kontrollerinde devam eden VF/pVT’yi tanımlamak için sıklıkla kullanılır. Bazı durumlarda bu, şokun VF/pVT’yi sonlandıramamasından kaynaklanır ve bu, sürekli VF/pVT ile sonuçlanır. Şok başarısızlığının nedenleri, pad yeniden yerleştirme (vector change, VC) veya çift ardışık defibrilasyon (DSD) gibi alternatif şok stratejileri uygulanmadan önce düzeltilmesi gereken teknik eksikliklerden kaynaklanabilir.
Buna karşılık, kanıtlar göstermektedir ki şok sonrası ritim kontrollerinde devam eden VF/pVT’nin çok daha yaygın nedeni (%≈80), şok sonrası başarılı sonlandırmanın ardından VF/pVT’nin tekrar ortaya çıkmasıdır¹²¹⁴¹⁵. CPR’nin ritim/nabız kontrolleri için durdurulmasıyla, görülen VF/pVT genellikle şok başarısızlığı olarak yorumlanır, oysa çoğu zaman gerçek neden başarılı şok sonrası tekrar ortaya çıkmasıdır. Bu ayrım önemlidir, çünkü tekrarlayan VF/pVT, zaten başarılı bir defibrilasyon tekniğini değiştirmekten ziyade şok sonrası ritim stabilizasyon terapisiyle daha iyi yönetilebilir. Bu nedenle, ≥3 ardışık şok sonrası VF/pVT arrestinde mekanizma kesin olarak bilinmediğinde, bu kılavuzlarda “persisting VF/pVT” teriminin kullanılması önerilmektedir.
Öneri Özel Destekleyici Metin
1–2. Daha önceki sistematik derlemeler, düşük kaliteli kanıtlara dayanarak, DSD’nin (çift ardışık defibrilasyon) persisting VF’de fayda sağlamadığını bildirmiştir¹⁶–²⁰.
Pad yeniden yerleşimi (vector change, VC), DSD’nin temel bir bileşeni olarak yalnız başına yalnızca bir çalışmada değerlendirilmiştir. DOSE-VF çalışması, standart defibrilasyon, VC ve DSD’yi, 3 standart şok sonrası ritim kontrollerinde VF devam eden kardiyak arrest hastalarında karşılaştırmıştır. Çalışmada, intention-to-treat analizine göre, VC ve DSD ile hastaneden taburculuk sağkalımı standart defibrilasyona kıyasla anlamlı şekilde iyileşmiştir; ancak, hastaların gerçekten aldığı tedaviye göre analiz edildiğinde fark görülmemiştir²¹.
Ek olarak, ikincil bir analizde, DSD’den sağkalım faydası yalnızca VF sürekli olan hastaların %17’sinde gözlenmiş, VF’nin başarılı bir şok sonrası tekrarlandığı çoğunlukta (%83) gözlenmemiştir²².
VF’yi başarıyla sonlandırmak için her ardışık “çift” şok arasındaki zaman aralığının milisaniye hassasiyetinde olması gerektiği deneysel olarak gösterilmiş²³²⁴ ve DOSE-VF’de de kanıtlanmıştır²⁵; bu hassasiyet, iki defibrilatörün manuel aktivasyonu ile sürekli olarak sağlanması zordur.
ILCOR’un 2023 Uluslararası Konsensüs Raporu (CoSTR), VC ve DSD için mevcut kanıtı nispeten zayıf olarak değerlendirmiş ve “düşünülebilir (may be considered)” önerisi vermiştir²⁶. Bu nedenle, persisting VF/pVT’de VC veya DSD’nin rutin klinik uygulamaya alınması, tanısal ve teknolojik gereklilikler nedeniyle daha fazla araştırma gerektirmektedir²⁷.
Gerekli teknolojiler arasında:
-
CPR sırasında şok sonrası VF’nin tekrarlayan mı yoksa sürekli mi olduğunu güvenilir şekilde ayırt edebilen sistemler²⁸,
-
Şoklar arasında gerekli hassas zamanlamayı sağlayan mekanizmalar,
-
Bu stratejinin kimlerde, ne zaman ve nasıl uygulanacağını en iyi şekilde yönlendiren teknolojiler bulunmaktadır.
References (Tam metne bakınız)
KARDİYAK ARRESTTE DEFİBRİLASYON DIŞI ELEKTRİKSEL TEDAVİLER

Özet
Defibrilasyon dışında, kardiyak arrest sırasında alternatif elektriksel tedaviler de araştırılmıştır. Transkütan pacing, bradi-asistolik kardiyak ritim sırasında incelenmiştir. Teoride kalp, elektriksel uyaranlara yanıt vererek miyokardiyal kontraksiyon oluşturur ve kanın ileri doğru hareketini sağlar; ancak klinik çalışmalar pacing’in hasta sonuçlarını iyileştirdiğini göstermemiştir.
Diğer pseudo-elektriksel yöntemler, örneğin öksürük CPR, yumruk veya perküsyon pacing ve prekordial darbeler, yalnızca peri-arrest veya gözlemlenen kardiyak arrestin ilk saniyelerinde (örneğin öksürük CPR’de bilinç kaybı olmadan önce) kesin tedaviye ulaşmanın mümkün olmadığı durumlarda geçici önlemler olarak tanımlanmıştır¹. Bu terapiler, ayrıntılı olarak Bölüm 10: Özel Durumlar² içinde ele alınmıştır (prekordial darbe, fist pacing ve öksürük CPR).
Öneri Özel Destekleyici Metin
-
Mevcut kanıtlar, gözlemsel ve yarı-rastgele kontrollü çalışmalar (RCT) dahil, transkütan, transvenöz veya transmyokardiyal pacing’in kardiyak arrest sırasında ROSC veya sağkalımı artırmadığını göstermektedir; bu, pacing’in uygulanma zamanına, arrest yerinin (hastane içi veya dışı) veya primer kardiyak ritme (asistoli, nabızsız elektriksel aktivite) bakılmaksızın geçerlidir³–⁷.
-
Pacing başarısı değerlendirilirken göğüs kompresyonlarının uzun süreli kesilmesi sağkalımı olumsuz etkileyebilir.
-
Elektriksel pacing girişimleri, CPR gibi kanıta dayalı resüsitasyon önlemlerinin uygulanmasını geciktirebilir.
Pacing başlatma zamanının, özellikle gözlemlenen ve monitörlü kardiyak arrestin ilk dakikalarında bazı seçilmiş hastalarda etkili olup olmayacağı bilinmemektedir (bkz. Bölüm 10, Kardiyak Cerrahi Sonrası Kardiyak Arrest)². Yukarıda belirtilen özel durumlarla ilişkili arrestlerde pacing denenirse, uygulamanın yüksek kaliteli CPR’den ödün verilerek yapılabileceği profesyonellere hatırlatılmalıdır.
Not: Bu öneri, yalnızca kardiyak arrestteki hastaları kapsamaktadır; kardiyak arrestin önlenmesi veya aritmi için overdrive pacing’in kullanımı ile ilgili değildir.
-
References (Tam metne bakınız)
KARDİYAK ARREST YÖNETİMİNDE DAMAR YOLU (VASCULAR ACCESS)

Özet
Kardiyak arrest sırasında ilaç uygulaması için geleneksel olarak periferik IV yolu kullanılmaktadır. Ancak acil durumlarda IV yolu açmak, hasta özellikleri ve operatör deneyimine bağlı olarak zor olabilir ve farmakolojik tedavilerde gecikmeye yol açabilir. IV’ye alternatif ilaç uygulama yolları arasında intraosseöz (IO), santral venöz, intrakardiyak ve endotrakeal yollar bulunur.
-
İntrakardiyak ilaç uygulaması, özel beceri gerektirmesi, morbidite potansiyeli ve diğer erişim seçeneklerinin mevcut olması nedeniyle 2000 AHA kılavuzunda önerilmemiştir¹.
-
Endotrakeal tüp ile ilaç uygulaması, düşük kan konsantrasyonları ve öngörülemeyen farmakolojik etkiler nedeniyle kılavuzlardan çıkarılmıştır².
-
Santral venöz erişim, uzmanlık gerektirdiği ve yetkinlik sürdürülmesi gerektiği için öncelikle hastane ortamında kullanılır.
Öneri Özel Destekleyici Metin
1–2. Periferik IV yolu, yetişkin resüsitasyonu sırasında acil ilaç ve sıvı uygulamaları için geleneksel olarak tercih edilmektedir. Acil ilaçların farmakokinetik özellikleri, akut etkileri ve klinik etkinliği esas olarak IV uygulama için tanımlanmıştır³–⁶.
-
Gözlemsel çalışmalar, yüksek kaliteli kanıt eksikliğine rağmen, yetişkin OHCA’da IO erişimin kullanımında önemli bir artış olduğunu göstermiştir⁷⁸.
-
Son üç büyük RCT, yetişkin OHCA’da başlangıç IO erişimi ile başlangıç IV erişimini karşılaştırmış ve klinik sonuçlar arasında fark bulmamıştır⁹–¹¹. Bu çalışmalar üstünlük tasarımı ile yapılmış olup, sonuç farkının olmaması iki yöntemin eşdeğer olduğu anlamına gelmez.
-
ILCOR sistematik incelemesi, IO kullanımı ile IV kullanımını karşılaştırmış ve taburculuk sağkalımı, nörolojik olarak iyi sağkalım veya yaşam kalitesi açısından istatistiksel olarak anlamlı bir iyileşme göstermemiştir¹². Bu inceleme, sürdürülen ROSC elde etme olasılığının IO yolunda IV’ye kıyasla biraz düşük olduğunu (OR 0.89; %95 CI 0.80–0.99) bildirmiştir¹².
Hastaya, EMS profesyoneline veya koşullara bağlı olarak IV erişim sağlanamıyorsa veya uygun değilse, mevcut kanıtlar IO erişimin uygun bir alternatif olduğunu desteklemektedir. IO için optimal anatomik yerleşim (tibial veya humeral) hâlen araştırılması gereken bir konudur.
-
Santral venöz erişim, periferik IV’ye kıyasla ilaçların dolaşıma ulaşma süresini kısaltabilir ve plazma konsantrasyonunu artırabilir¹³–¹⁵. Ancak, farklı erişim yollarına dayalı kardiyak arrest sonuçlarını karşılaştıran veri sınırlıdır. Küçük bir tek merkez çalışmada, femoral veya internal jugular yol ile erişim yapılan katılımcılarda ROSC oranları periferik IV’ye kıyasla daha yüksek bulunmuş, fakat yüksek yanlılık riski vardır¹⁶.
-
Santral venöz erişim deneyimli profesyoneller tarafından denenirse, göğüs kompresyonları veya defibrilasyonun gecikmemesi için özel dikkat gösterilmelidir.
References (Tam metne bakınız)
YETİŞKİN KARDİYAK ARRESTİNDE VAZOPRESÖR İLAÇLAR İÇİN ÖNERİLER

Özet
Epinefrinin güçlü vazopressör etkileri yaklaşık 150 yıldır bilinmektedir. Vazopressörler, koroner perfüzyon basıncını artırır ve ROSC (spontan dolaşımın geri dönüşü) olasılığını yükseltir. Klinik çalışmalar, epinefrinin ROSC ve hastaneye kabul sağkalımını artırdığını göstermiştir; ancak taburculuk sonrası sağkalım ve fonksiyonel nörolojik sonuçlar üzerindeki etkisi sınırlıdır. Farklı doz aralıkları, yüksek veya düşük doz epinefrin uygulamaları, standart doz (1 mg her 3–5 dakikada bir) ile karşılaştırıldığında sağkalım avantajı göstermemiştir. Epinefrinin optimal doz sayısı veya maksimum dozu hâlen bir bilgi boşluğudur ve daha fazla araştırma gerekmektedir.
Vazopressin, doğal olarak bulunan antidiüretik bir hormon olarak, kardiyak resüsitasyon sırasında epinefrine alternatif olarak araştırılmıştır. Yüksek dozda vazopressin, güçlü bir vazokonstriktör olarak sistemik vasküler direnci ve koroner perfüzyon basıncını artırır. Ancak klinik çalışmalar, vazopressinin yalnız veya epinefrin ile birlikte kullanımının, standart doz epinefrine üstünlüğünü göstermemiştir.
Öneri Özel Destekleyici Metin
-
2020 ALS kılavuzları sonrası epinefrin ile plasebo karşılaştırmalı yeni RCT yayınlanmamıştır. Önceki RCT, kohort ve kayıt çalışmaları, epinefrinin ROSC, hastaneye kabul sağkalımı ve taburculuk sağkalımı üzerinde güçlü etkisini desteklemektedir¹². Ancak fonksiyonel nörolojik sonuçlarda artış göstermemiştir²–⁵. PARAMEDIC2 çalışmasının ikincil analizinde, 12 aylık sağkalım epinefrin lehine iken, 6 aylık fonksiyonel nörolojik sağkalım açısından fark bulunmamıştır⁶. Epinefrin, kısa vadeli sağkalımı artırmakta ve anlamlı iyileşme için ön koşul sağlamaktadır.
-
Mevcut klinik çalışmalarda epinefrin 1 mg, her 3–5 dakikada bir uygulanmıştır³–⁶. Operasyonel olarak, ilk doz sonrası CPR’in her ikinci döngüsünde epinefrin uygulamak bu öneriye uygundur.
-
Birçok gözlemsel çalışma, erken epinefrin uygulaması ile ROSC arasında pozitif ilişki göstermiştir². PARAMEDIC2 post-hoc analizi, pulssuzluk süresi yaklaşık 20 dakikaya ulaştığında epinefrin etkinliğinin plasebo ile benzerleştiğini ve hastaneden taburculuk, 30 günlük sağkalım veya fonksiyonel nörolojik sonuç açısından fark olmadığını göstermiştir⁷.
-
Sistematik incelemeler ve meta-analizler, epinefrinin tüm ritimlerde ROSC’yi artırdığını, ancak şok verilebilir ritimlerde etkinliğinin, şok verilemeyen ritimlere kıyasla daha düşük olduğunu göstermektedir²–⁴,⁸. Bazı gözlemsel çalışmalarda, yüksek epinefrin uygulama oranına sahip hastanelerde ilk defibrilasyondan önce sağkalımın %10 daha düşük olduğu gözlemlenmiştir⁹. Şok verilebilir ritimlerde, hızlı defibrilasyon öncelikli olmalı ve epinefrin, CPR ve defibrilasyonun başarısız olduğu durumlarda uygulanmalıdır.
-
Plasebo ile karşılaştırıldığında, vazopressin uygulaması ROSC’yi artırmakta ve şok verilemeyen ritimlerde hastaneye kabul ve taburculuk sağkalımını yükseltmektedir¹⁰. Ancak, RCT ve gözlemsel çalışmaların sistematik incelemeleri, vazopressin tek başına veya epinefrin ile birlikte kullanımının, standart doz epinefrine üstünlüğünü göstermemiştir²,¹⁰–¹².
-
Yüksek doz epinefrin ile standart doz epinefrin karşılaştırılmıştır, ancak yüksek doz tanımı çalışmalara göre farklılık göstermektedir. 2020 Kılavuzları sonrası yeni RCT yayınlanmamıştır. Sistematik incelemeler ve meta-analizler karışık sonuçlar göstermiştir¹⁰,¹². Bir kayıt tabanlı çalışmada, standart aralıktan daha sık epinefrin uygulanmasının potansiyel olarak zararlı olabileceği bildirilmiştir¹³.
-
Yüksek doz intramüsküler (IM) epinefrin, OHCA tedavisinde geleneksel IV uygulamadan farklı farmakokinetik özellik göstermiştir. Tek merkezli bir çalışmada 1405 OHCA hastasında, ilk IM doz sonrası standart IV/IO uygulama ile epinefrin verilmiş, epinefrin uygulama süresi kısalmış ve hastaneye kabul sağkalımı, hastane sağkalımı ve taburculukta favorable nörolojik durum artmıştır¹⁴. Ancak çalışma tasarımı, zaman trendleri, yanlış sınıflandırma ve resüsitasyon özellikleri gibi konfonderleri hesaba katamamıştır. Yüksek doz IM epinefrinin kardiyak arrestte potansiyel faydası için daha fazla araştırma gereklidir.
References (Tam metne bakınız)
KARDİYAK ARREST SIRASINDA VAZOPRESÖR OLMAYAN İLAÇLAR

Özet
Kardiyak arrestin farmakolojik tedavisi, ROSC CPR ve defibrilasyon ile sağlanamadığında uygulanır¹. Tedaviler, epinefrin gibi vazopressör ajanları (bkz. “Yetişkin Kardiyak Arrestinde Vazopressör İlaçlar İçin Öneriler”) ve doğrudan hemodinamik etkisi olmayan ilaçlar (nonvazopressörler) olarak iki gruba ayrılır; uygulanışları Şekil 2’de gösterilmiştir.
Vazopressör olmayan ilaçlar şunları içerir:
-
Antiaritmik ilaçlar (β-blokerler dahil)
-
Magnezyum
-
Sodyum bikarbonat
-
Kalsiyum
-
Steroidler
Bu ilaçlar, çoğunlukla EMS dahil sağlık profesyonelleri tarafından kardiyak arrest sırasında uygulanır. Hayvan çalışmalarında teorik olarak cazip ve sınırlı faydası gösterilmiş olsa da, bu tedavilerin hiçbiri kardiyak arrest sonrası sağkalımı kesin olarak artırdığı kanıtlanmamıştır. Bununla birlikte, bazı durumlarda ve seçilmiş hasta gruplarında potansiyel fayda sağlayabilir.
Şekil 2. Yetişkin Kardiyak Arrest Algoritması

Özet
Hiperkalemi kaynaklı kardiyak arrest tedavisi, kalsiyum ve sodyum bikarbonat kullanımını içermekte olup, detaylı rehber Part 10 – Özel Durumlar: Elektrolit Anormallikleri bölümünde verilmiştir². Ayrıca, Part 10, toksik madde alımıyla ilişkili kardiyak arrest yönetimi için de rehberlik sunar. Torsades de pointes yönetimi ise ilerleyen bölümlerde Polimorfik VT Önerileri başlığı altında ele alınmaktadır.
Öneriye Özel Destekleyici Açıklamalar
-
Parenteral antiaritmik ilaçlar:
2023 AHA odaklı güncellemesi³ ve 2024 ILCOR CoSTR özeti⁴, defibrilasyona yanıt vermeyen kardiyak arrest hastalarına parenteral antiaritmik ilaçların uygulanmasını ele almıştır. Büyük, randomize, plasebo kontrollü bir prehospitaller çalışmada amiodaron ve lidokain, plaseboya kıyasla hastaneye kabul sağkalımını artırmıştır; ancak taburculuk sonrası sağkalımda fark yoktur⁵. Sekonder analizler, tanık olunan arrestlerde ve ALS yetkin EMS varışından sonraki 8 dakika içinde uygulanan amiodaronun hem hastaneye kabul hem taburculuk hem de fonksiyonel sağkalımı artırdığını göstermiştir⁶. Lidokain ve amiodaronın karşılaştırmalı etkinliği veya birlikte uygulanmalarının faydası henüz net değildir. -
Diğer parenteral antiaritmikler:
2025 ILCOR güncellemesi⁷, bretylium tosylate, sotalol, prokainamid ve beta blokerler için yeni kanıt ortaya koymamıştır. Bu ilaçların kombinasyon halinde kardiyak arrest tedavisindeki etkinliği sistematik olarak incelenmemiştir ve bilgi boşluğu devam etmektedir. Nifekalant ABD’de bulunmamaktadır ve bu nedenle öneriden hariç tutulmuştur. -
Steroidler:
2023 AHA ve ILCOR özetleri, vazopressör ile birlikte intra-arrest steroid kullanımı konusunda önceki önerilerde değişiklik yapılmasını gerektiren yeni güçlü veri bulamamıştır³,¹¹. Büyük çok merkezli randomize çalışmalar, ROSC oranını artırsa da taburculuk sağkalımı veya nörolojik sonuçları iyileştirmemiştir¹². Gözlemsel çalışmalar kombinasyonun sonuçlarını karışık göstermektedir¹³–¹⁵. Devam eden bir klinik çalışma (NCT06203847) daha net sonuç sağlayabilir. -
Kalsiyum:
2023 AHA odaklı güncellemesi, ILCOR 2023 CoSTR özeti ve sistematik incelemeler, rutin kalsiyum uygulamasının refrakter asistol ve PEA dahil taburculuk sağkalımını veya nörolojik sonucu iyileştirmediğini ve potansiyel zararlı eğilim olabileceğini göstermiştir³,¹⁶–¹⁸. Hiperkalemi ve toksik madde alımı gibi özel durumlarda kalsiyum uygulaması yukarıda belirtildiği şekilde ele alınmıştır. -
Sodyum bikarbonat:
2023 AHA güncellemesi, rutin sodyum bikarbonat kullanımının yararsız olduğunu bildirmiştir³. Ancak prehospitaller uygulamalarda PEA ve asistol durumunda bazı gözlemsel veriler, sağkalımda potansiyel fayda göstermektedir¹⁹–²¹. Hiperkalemi gibi özel durumlarda kullanımı yukarıda belirtilmiştir. -
Magnezyum:
2024 ILCOR CoSTR, intra-arrest magnezyum uygulamasının ROSC, sağkalım veya nörolojik sonuçları iyileştirmediğini göstermiştir²²–²⁵. Monomorfik VT’de faydalı değildir²⁶. Torsade de pointes tedavisindeki etkinliği ilerleyen bölümlerde ele alınacaktır.
References (Tam metne bakınız)
CPR UYGULAMASI İÇİN YARDIMCI ARAÇLAR (ADJUNCTS FOR PERFORMANCE OF CPR)

Özet (Synopsis)
Kardiyak arrest resüsitasyonunun temeli, yüksek kaliteli CPR, endikasyon varsa erken defibrilasyon ve kılavuzlara uygun farmakolojik tedaviler ile hava yolu yönetimi stratejileridir. Uygun uzmanlık ve kaynaklar mevcut olduğunda, standart kardiyak arrest resüsitasyonuna ek yardımcı araçlar, bakımın desteklenmesi ve geliştirilmesi için ek veriler sağlayabilir. POCUS, ETCO₂ izlemi, kan gazı analizi veya arteriyel kateterler gibi yardımcılar, bireyselleştirilmiş resüsitasyonu optimize etmek için hassas fizyolojik parametrelerin dahil edilmesini mümkün kılabilir.
Head-up CPR, nörolojik olarak daha iyi sonuçlar elde etmek amacıyla beyin perfüzyon basıncını artırmak için konvansiyonel sırtüstü CPR’ye ek olarak geliştirilmiştir. Head-up CPR, mekanik göğüs kompresyonları, bir empedans eşik cihazı ve kompresyonlar sırasında baş ve gövdenin ardışık yükseltilmesini kontrol eden otomatik bir cihazın birleştirildiği bir bakım paketi olarak çalışılmıştır.
Bu CPR yardımcılarının çoğu için ortaya çıkan ancak sınırlı veri mevcuttur; gelecekteki kılavuzları bilgilendirmek için daha fazla araştırmaya ihtiyaç vardır.
Öneriye Özel Destekleyici Metin (Recommendation-Specific Supportive Text)
- CPR sırasında ETCO₂ değerleri, kardiyak output için bir vekil ölçüt olarak hizmet eder. Pragmatic Airway Resuscitation Trial’ın ikincil bir analizi, ETCO₂’deki zamansal artışların ROSC ile ilişkili olduğunu göstermiştir. Sekiz gözlemsel çalışmanın sistematik bir incelemesi, ETCO₂’de ani bir artışın ROSC’nin bir göstergesi olduğunu, ancak mutlak bir eşik değer tanımlanmadığını göstermiştir. Veriler, 10 mmHg’den fazla ani bir artışın ROSC’yi gösterebileceğini, ancak 10 mmHg’nin altındaki artışlarda da ROSC’nin görülebileceğini göstermektedir. Bu bulgular, ventilasyon hacmi, CPR kalitesi, epinefrin veya sodyum bikarbonat uygulanması, hava yolu yönetimi stratejileri ve arrest etiyolojisi gibi ETCO₂’yi etkileyen diğer faktörlerden de etkilenebilir.
- Birçok gözlemsel çalışma, kardiyak arrest sırasında POCUS kullanımını, pulmoner emboli, kardiyak tamponad, efüzyon, miyokard enfarktüsü, aort diseksiyonu ve hipovolemi gibi potansiyel olarak geri döndürülebilir nedenleri tanımlamaya yardımcı olmak için rapor etmiştir. Ancak, bu durumları teşhis etmeye yönelik kanıt, tutarsız klinik protokoller, sonografik ölçütler ve operatör deneyimi nedeniyle sınırlıdır ve çalışmalar arasında yüksek derecede heterojenlik ve yanlılık riski vardır. Ayrıca, POCUS’un daha uzun göğüs kompresyonu araları, daha uzun resüsitasyon süresi ve daha yüksek müdahale oranlarıyla ilişkili olduğu bildirilmiştir. Bu nedenle, yeterli beceriye sahip kullanıcılar tarafından bile uygulandığında, CPR’de kesintileri en aza indirmek öncelikli olmalıdır.
- POCUS, kardiyak aktiviteyi değerlendirmek ve kardiyak hareketin olmaması durumunda resüsitasyon çabalarını sonlandırmak için de kullanılmıştır. Ancak bu kullanım alanında yapılan çalışmalar sınırlıdır ve tanısal bulguların tanımları açısından değişkenlik göstermektedir. Küçük bir RCT, birkaç sistematik inceleme ve gözlemsel çalışmaların meta-analizleri, kardiyak arrest sırasında POCUS kullanımının sonuçları iyileştirmediğini göstermiştir. Bu endikasyon için POCUS’un faydasını değerlendirmek üzere görüntü elde etme ve metodoloji standartlaştırmasını içeren gelecekteki araştırmalar gereklidir. Alternatif bir yöntem olan transözofageal ekokardiyografi, CPR’yi kesmeden kalbin yüksek kaliteli görüntülenmesini sağlayabilir. Ancak, CPR sırasında transözofageal ekokardiyografinin yararı halen bilinmemektedir.
- Yetişkinlerde CPR sırasında inspiratuvar oksijen konsantrasyonu düzeylerini doğrudan karşılaştıran insan çalışması bulunmamaktadır. Retrospektif çalışmalar, arrest sırasında alveollerdeki daha yüksek parsiyel oksijen basıncının hastaneye yatış, hastaneden taburculuk ve nörolojik olarak elverişli sonuçlarla ilişkili olduğunu göstermiştir. Ancak, bu bulgular hasta seçimi, hava yolu yönetimi stratejileri ve resüsitasyon kalitesinden etkilenebilir.
- Önemli sınırlamalara sahip küçük prospektif çalışmalar, oksijen ve karbondioksit parsiyel basıncı gibi arteriyel kan gazı parametrelerinin ROSC’yi öngörebileceğini göstermiştir. Ancak her iki parametre de kardiyak outputa bağlıdır ve hasta faktörleri ve CPR kalitesi tarafından etkilenir. Ayrıca, birçok retrospektif çalışma intra-arrest kan gazı analizini sonuçların bir öngörücüsü olarak değerlendirmiş, ancak benzer sınırlamalardan ve retrospektif tasarımdan dolayı etkilenmiştir.
- AHA’nın Get With the Guidelines-Resuscitation veritabanından yapılan retrospektif bir çalışma, CPR sırasında ETCO₂ veya diyastolik kan basıncı izleminin artmış ROSC oranı ile ilişkili olduğunu göstermiştir. ETCO₂ değerleri, pulmoner dolaşım ve kardiyak outputu yansıtır ve kompresyon derinliği ve bırakma hızındaki artışla pozitif korelasyon gösterir. Birçok sistematik inceleme, sayısal ETCO₂ ölçümlerinin ROSC’nin bir öngörücüsü olduğunu bulmuştur. ETCO₂’nin 10 mmHg’nin altında olması genellikle kötü sonuçlarla, 10 mmHg’nin üzerinde ve ideal olarak 20 mmHg veya daha fazla olması ise artmış ROSC oranlarıyla ilişkilidir. ETCO₂’nin yüksek ROSC oranlarıyla ilişkilendirilmesi ve CPR kalitesinin ETCO₂’yi artırabileceğine dair bulgular, kompresyonların en az 10 mmHg, ideal olarak 20 mmHg veya daha yüksek bir değere ulaşacak şekilde hedeflenmesinin mekanik olarak yeterli tekniği gösterebileceğini düşündürmektedir. ETCO₂ değerlerini etkileyen ventilasyon hacmi, ilaç uygulamaları, hava yolu stratejileri ve arrest etiyolojisi gibi diğer faktörler de dikkate alınmalıdır. ETCO₂ izlemi, endotrakeal tüp aracılığıyla ölçüldüğünde en güvenilir olup, supraglottik hava yolu veya balon-valf maske ventilasyonu ile de kullanılabilir ancak etkinliği belirsizdir. İnvaziv bir arteriyel hat mevcut olduğunda, arteriyel diyastolik basınç CPR sırasında koroner perfüzyon basıncı ve miyokardiyal perfüzyonu yaklaşık olarak gösterebilir. Kardiyak arrest sırasında diyastolik kan basıncı izlemi, daha yüksek ROSC oranlarıyla ilişkilidir, ancak yetişkinlerde belirli bir basınç değeri önermek için yeterli veri yoktur.
- Bir arteriyel hat mevcutsa, organize bir ritim sırasında arteriyel dalga formunun ortaya çıkması veya diyastolik basınçta ani bir artış ROSC’yi gösterebilir. Dalga formu mevcut olduğunda, ROSC’yi doğrulamak için bunun palpabl nabızla korelasyon göstermesi önemlidir. Arteriyel hat yerleştirilmesi uygun uzmanlık ve kaynak gerektirir; ancak kardiyak arrest sırasında yerleştirme, yüksek kaliteli CPR’nin uygulanmasından uzaklaşılmasına neden olabilir.
- Head-up CPR üzerine yapılan ilk çalışmalar domuz modellerinde gerçekleştirilmiş olup, etkinliği konusunda çelişkili kanıtlar elde edilmiştir. Yakın tarihli bir ILCOR sistematik incelemesi, randomize kontrollü çalışmalara rastlamamış ve yalnızca her biri önemli metodolojik sınırlamalara sahip üç gözlemsel çalışmayı tanımlamıştır. Bu ve diğer metodolojik zorluklar nedeniyle, Head-up CPR’nin taburculukla sonuçlanan sağkalım ve nörolojik olarak elverişli taburculuk açısından kanıt düzeyi çok düşük olarak değerlendirilmiştir. Mevcut kanıtlar RCT’lerin yokluğunda sınırlıdır. Ayrıca, bu yaklaşımın uygulanması özel ekipman (otomatik pozisyonlama cihazı, mekanik CPR cihazı, empedans eşik cihazı) ve önemli düzeyde eğitim gerektirir. Bu nedenle, iyi tasarlanmış klinik çalışmalar dışında kullanımını destekleyecek yeterli kanıt bulunmamaktadır.
References (Tam metne bakınız)
RESÜSİTASYONUN SONLANDIRILMASI

Özet
Şekil 3. Temel Yaşam Desteği Sonlandırılması (TOR) Kuralları

Şekil 4. İleri Yaşam Desteği (ALS) Resüsitasyonun Sonlandırılması Kuralı

TOR kuralları, yalnızca doğrulandıkları EMS (Acil Sağlık Hizmetleri) kuruluşunun uygulama kapsamı için geçerlidir. Örneğin, yalnızca temel yaşam desteği (BLS) eğitimi almış profesyonelleri (ilk müdahale ekipleri veya acil tıp teknisyenleri [EMT]) bulunan bir EMS kurumu için BLS TOR kuralı uygundur; yalnızca ileri yaşam desteği (ALS) eğitimi almış profesyonelleri bulunan bir EMS kurumu için ALS TOR kuralı uygundur; hem BLS hem de ALS eğitimi almış profesyonellerin bulunduğu (genellikle kademeli yanıt sistemi olarak adlandırılan) bir kurum veya sistem için ise UTOR kuralı uygundur.
Bu TOR kuralları, doğrulanmadıkları popülasyonlar (örneğin, doz aşımı, travma veya hastane içi kardiyak arrest [IHCA] hastaları) için uygun değildir. Mevcut TOR kurallarının doğru şekilde uygulanmasını değerlendirmek ve kullanımına ilişkin riskler ve yararlar hakkında daha net bir anlayış kazanmak için daha fazla araştırmaya ihtiyaç vardır.
Öneri-Specific Destekleyici Metin
1.Kuzey Amerika’da yapılmış 7 yayımlanmış BLS TOR çalışmasının (33.795 hastayı içeren retrospektif ve prospektif gözlemsel çalışmalar) meta-analizinde, BLS sonlandırma kriterlerini karşılayan hastaların yalnızca %0,13’ü (95% GA, %0,03–%0,58) hastaneden taburcu olmuştur.¹ 2024 yılında yapılan ve çoğunlukla Asya’daki EMS sistemlerinden alınan 6 retrospektif doğrulama çalışmasını yeniden sınıflandıran uluslararası bir meta-analiz², BLS kuralının Kuzey Amerika dışına genellenmesi durumunda özgüllüğünün önceki raporlara göre daha düşük olabileceğini öne sürmüştür. Analiz, farklı EMS ajanslarını yeniden sınıflandırmış, heterojen metodolojiler ve müdahale özellikleri içermiş ve büyük ölçüde retrospektif verilere dayanmıştır. Bu sınırlılıklar, farklı EMS kuruluşları tarafından BLS TOR kurallarının özgüllüğünü ve uygulanabilirliğini doğrulamak için daha titiz, prospektif araştırmaların gerekliliğini vurgulamaktadır.
2.10.178 hastayı içeren 2 retrospektif gözlemsel ALS TOR çalışmasının meta-analizinde, ALS sonlandırma kriterlerini karşılayan hastaların yalnızca %0,01’i (95% GA, %0,00–%0,07) hastaneden taburcu olmuştur.¹ Yukarıda bahsedilen aynı 2024 uluslararası meta-analizi², ALS TOR hastalarına ilişkin 17 yayımlanmış çalışmayı analiz etmiş ve birleşik özgüllüğü %96 (95% GA, %0,93–%0,99) olarak bulmuştur.
3.BLS kuralıyla aynı kriterleri kullanan (yani, EMS profesyonelleri tarafından tanıklık edilmemiş arrest; şok uygulanmamış; ROSC olmamış) UTOR kuralı, hem BLS hem de ALS yanıtı veren (kademeli yanıt) EMS kuruluşlarında prospektif olarak doğrulanmıştır.³ Kural, 6 dakikalık resüsitasyondan sonra yeterli özgüllüğe ulaşamamış olsa da (yanlış pozitif oranı: %2,1), yaklaşık 15 dakikalık resüsitasyon sonrasında %99’dan fazla özgüllüğe ulaşmış ve taşımayı yarı yarıya azaltmıştır. Retrospektif bir analiz, 20 dakikalık resüsitasyon sonunda UTOR kuralının uygulanmasının, sağ kalanların ve iyi nörolojik sonuçlu hastaların %99’undan fazlasını doğru tanımladığını göstermiştir.⁴ Başka bir meta-analiz², UTOR kuralını 19 çalışmada incelemiş, bunların çoğu başlangıçta BLS TOR kuralı olarak sınıflandırılmış olup BLS+ALS sistemlerinde gerçekleştirilmiştir. Yeniden sınıflandırmadan sonra, UTOR kuralının birleşik özgüllüğü %88 (95% GA, %0,88–%0,94) olarak bildirilmiştir. Dikkat çekici şekilde, yeniden sınıflandırılan 11 çalışmanın 10’u Kuzey Amerika dışında yapılmıştır.
4.Entübe hastalarda, 10 mm Hg’nin altındaki ETCO₂ ölçümü, çok az ya da hiç kardiyak output olmadığını gösterir. Birkaç küçük retrospektif çalışma, 20 dakikalık ALS resüsitasyonundan sonra ETCO₂’nin 10 mm Hg’nin altında olmasının, futility (anlamsız müdahale) açısından güçlü ancak mükemmel olmayan bir öngördürücü olduğunu göstermiştir.⁵–⁸ Bu küçük gözlemsel çalışmalar yüksek önyargı riski taşımaktadır. Alternatif ETCO₂ eşik değerleri, zaman noktaları ve ETCO₂ değişimleri de önerilmiştir.⁹–¹² ETCO₂’nin tek başına hasta sonuçlarını öngörmekte kullanılabilmesi için büyük, prospektif bir çalışmayla doğrulanması gereklidir.² Supraglottik hava yolu ile ETCO₂ ölçümü ve kötü sonuçları öngörme arasında bir ilişkiyi gösteren veri yoktur. Ayrıca, resüsitasyonun ileri aşamalarında 20 mm Hg’den yüksek ETCO₂ değerleri tek başına olumlu prognoz göstergesi olarak kullanılmamalıdır; özellikle diğer prognostik göstergeler elverişli değilse. Mekanik CPR uygulanan hastalarda ETCO₂’nin resüsitasyonun sonlandırılmasında rolünü değerlendiren yüksek kaliteli çalışmalar mevcut değildir ve bu, halen aktif bir araştırma alanıdır.
5.İleri hava yolu olmayan kardiyak arrest hastalarında ETCO₂ kullanımını özel olarak inceleyen bir çalışma bulunmamaktadır. Maske-balona ventilasyon sırasında ETCO₂ değerlerinin, ileri hava yolu bulunan hastalardaki kadar güvenilir olup olmadığı bilinmemektedir. Entübe edilmemiş bir hastada resüsitasyonun sonlandırılmasına (TOR) ilişkin karar vermek için evrensel bir ETCO₂ “eşik değeri”ni destekleyen yeterli kanıt bulunmamaktadır.
References (Tam metne bakınız)
RESÜSİTASYON SIRASINDA İLERİ HAVA YOLU AÇMA ÖNERİLERİ

Özet
Kalp durması sırasında hava yolu yönetimi genellikle BMV gibi temel bir strateji ile başlar. Ek olarak, profesyonellerin bir ileri hava yolu stratejisinde (endotrakeal entübasyon [ETI] veya supraglottik hava yolu [SGA] yerleştirme) yetkin hale gelmesi ve birinci tercih edilen hava yolu yardımı sağlanamazsa kullanılmak üzere ikinci (yedek) bir stratejiye sahip olması faydalı olabilir. İleri bir hava yolunun yerleştirilmesi göğüs kompresyonlarının kesintiye uğramasına, cihazın yanlış yerleştirilmesine veya hiperventilasyona yol açabileceğinden, profesyoneller bu riskleri olası faydalarla karşılaştırarak değerlendirmelidir. İleri hava yollarının kullanımıyla ilgili 2019 odaklı güncelleme ve 2020 Kılavuzları’nın Bölüm 3: Yetişkin Temel ve İleri Yaşam Desteği, kalp durması sırasında ileri hava yollarının kullanımını ele almıştır. 2020 Kılavuzları, yetişkin kalp durmasında her ortamda CPR sırasında BMV veya ileri bir hava yolu stratejisinin düşünülebileceğini belirtmektedir.1,2 Hava yolu yönetimi karar vermede kilit bir unsur, sağlık profesyonelinin hava yolu yönetimi becerisi ve deneyimi, sık yeniden eğitim ve hava yolu yönetimi komplikasyonlarını en aza indirmek için sürekli kalite iyileştirmedir. Bu nedenle, ileri bir hava yolunun kullanımı, türü ve zamanlamasıyla ilgili nihai karar, küresel bir öneride kolayca tanımlanamayan hasta ve profesyonel özelliklerinin bir kombinasyonunu dikkate almayı gerektirir (Şekil 5).
Şekil 5. CPR sırasında ileri hava yolu kullanımına ilişkin ALS önerilerinin şematik gösterimi

Öneriye Özel Destekleyici Metin
1.Hava yolu yönetimi becerilerini sürdürmek için sağlık profesyonellerinin sık sık yeniden eğitim alması önemlidir.3,4 Bu eğitimin en iyi şekilde nasıl gerçekleştirileceği net değildir. Kardiyak arrest sırasında hava yolu yönetimi performansını optimize eden spesifik eğitim türü, miktarı ve sıklığını belirlemek için araştırmaya ihtiyaç vardır.
- İleri bir hava yolu yerleştirilebilirken göğüs kompresyonlarının kesilmesi gerekebilir,5 ancak kesilmeler sıklıkla meydana gelir. Bu nedenle sağlık profesyonelleri, ileri hava yolunun potansiyel faydalarını yüksek kaliteli göğüs kompresyonu sağlamanın faydalarıyla değerlendirmelidir.6–8 Bu durum özellikle şoklanabilir ritimli hastalarda geçerlidir; çünkü CPR ve defibrilasyonun erken uygulanması, nörolojik olarak olumlu sağkalım ile güçlü bir ilişkiye sahiptir. Şoklanamaz ritimli arrestlerde ise, CPR performansı ve epinefrin uygulaması optimize edilmişse, erken hava yolu yönetimi mümkündür.
- Küçük bir klinik çalışma ve birkaç gözlemsel çalışmada, dalga formu kapnografi kardiyak arrest sırasında endotrakeal tüp yerleşimini doğrulamak için %100 özgüllüğe sahip bulunmuştur.9–11 Uzun süren kardiyak arrestlerde dalga formu kapnografi duyarlılığı azalmaktadır.9–11 Diğer ileri hava yollarının (ör. Combitube, larinks maskesi) yerleştirilmesini değerlendirmek için dalga formu kapnografisi kullanımı araştırılmamıştır.
- Yazım grubu, ETI uygulayan sistemlerin genel başarı oranının izlenmesinin kritik önemini kabul etmektedir. Bu veriler, sistemlerin ETI’ye izin verip vermemesi, SGA’ya geçiş yapması veya sadece BMV kullanması yönünde bilinçli kararlar almasına olanak tanır; öneriler, belirli bir sistemdeki genel başarı oranına bağlı olarak değişecektir. EMS profesyonelleri için en uygun hava yolu yönetimi yaklaşımının seçimi ve sürdürülmesinin prehastane kalite iyileştirmesi üzerindeki etkisini değerlendirmek için hasta ve profesyonel merkezli sonuçlarla daha fazla araştırmaya ihtiyaç vardır.
5 ve 6.ETI başarısı %69 olan, hekim dışı EMS sistemi ile yapılan bir OHCA RCT’si, SGA (iGel) ve ETI karşılaştırmasında, hastaneden taburculukta sağkalım veya nörolojik olarak olumlu sağkalım açısından fark bulamamıştır.12 Başka bir OHCA RCT’sinde SGA (laringeal tüp) ve ETI (ETI başarısı %52) karşılaştırıldığında, SGA uygulanan hastalarda hem hastaneden taburculuk sağkalımı hem de nörolojik olarak iyi sonuçla taburculuk sağkalımı daha yüksek bulunmuştur.13 Son sistematik bir derleme, SGA’nın daha hızlı yerleştirilmesi ve ROSC oranının artırılması ile ilişkili olabileceğini, ancak SGA veya ETI’nin net bir sağkalım avantajı sağlamadığını ve SGA ile ETI arasındaki nörolojik sağkalım farkının belirsiz olduğunu not etmiştir.14 Sonuçlar büyük olasılıkla hasta ve profesyonel özelliklerine bağlıdır; özellikle EMS profesyonelinin ileri hava yolu eğitim ve deneyim düzeyine. Yüksek veya düşük ETI başarı oranları için kesin eşikler belirlenmemiştir. İleri hava yolu yerleştirme kararı, global bir öneride kolayca tanımlanamayan hasta ve profesyonel özelliklerinin anlaşılmasını gerektirir. Özellikle hasta faktörleri ile profesyonelin deneyimi, eğitimi, araçları ve becerisi arasındaki etkileşim hakkında daha fazla araştırmaya ihtiyaç vardır.
- IHCA’da ileri hava yolu yönetimi önerileri OHCA’dan türetilmiştir. IHCA için herhangi bir spesifik hava yolu yönetim stratejisinin faydasını gösteren yüksek kesinlikte kanıt bulunmamaktadır. IHCA hastası ve profesyonel özelliklerinin klinik sonuçları etkileyen yönlerini belirlemek için daha fazla araştırmaya ihtiyaç vardır.
- 2024 ILCOR CoSTR özeti, BMV veya ileri hava yolu stratejilerinin kullanımına ilişkin öneriyi değiştirecek yeni veri olmadığını göstermiştir. OHCA’da hekim tabanlı EMS sistemi ile yapılan büyük bir RCT, BMV ile ETI karşılaştırıldığında, 28 günlük sağkalım veya nörolojik olarak olumlu sağkalım açısından anlamlı bir fayda göstermemiştir.16 Bu çalışmadaki ETI başarı oranı %98’dir, bu da ETI’nin potansiyel başarısı için nispeten optimal bir ortamı göstermektedir. Akut hava yolu yönetiminde iki yaklaşımın eşdeğerliğini veya üstünlüğünü ve adım adım yaklaşımın (örn. BMV ardından ileri hava yolu yerleştirme) olası faydalarını belirlemek için daha fazla araştırmaya ihtiyaç vardır.
- 2017 sistematik bir derleme, ileri hava yolu yerleştirmesinden sonra farklı ventilasyon oranlarını karşılaştıran 1 gözlemsel insan çalışması ve 10 hayvan çalışmasını tanımlamıştır.17 Dakikada 10 solunum oranından belirgin bir fayda belirlenmemiş, başka bir oran üstün bulunmamıştır. 2017 ILCOR sistematik derlemesi, bu öneriyi değiştirecek yeni kanıt bulmamış ve öneri, “2017 AHA Odaklı Güncelleme: Yetişkin BLS ve CPR Kalitesi”nde tekrarlanmıştır.18,19
References (Tam metne bakınız)
GENİŞ KOMPLEKS QRS TAŞİKARDİ YÖNETİMİ

Özet
Geniş QRS takikardisi (WCT) genellikle dakikada 150’den hızlı ve QRS süresi 0,12 saniye veya daha uzun olan ritim olarak tanımlanır.1,2 Geniş QRS kompleksine ulaşmanın 4 yolu vardır: (1) ventriküler orijinli iletim, (2) sol veya sağ dal bloğu, (3) bypass yolu ile iletim ve (4) ventriküler pacing. Nadir olarak, hiperkalemi veya sodyum kanal blokeri WCT ile kendini gösterebilir. Bu nedenle, WCT ventriküler (VT veya VF) veya mekanizmalar 2, 3 veya 4’ten kaynaklanan supraventriküler taşikardiler olabilir. WCT monomorfik veya non-monomorfik (yani polimorfik) QRS gösterebilir. Polimorfik QRS kompleksleri genellikle torsades de pointes, VF veya bypass yoluna sahip AF için tipiktir. Diğer ritimlerin çoğu monomorfiktir. WCT’ye sahip hastalar hemodinamik olarak stabil veya instabil olabilir. Hemodinamik olarak stabil WCT hastalarında, profesyonel 12 derivasyonlu elektrokardiyogram alabilir, IV yerleştirebilir ve IV ilaç uygulayabilir; instabil hastalar ise hızlı kardiyoversiyon gerektirir (Şekil 6).
Şekil 6. Nabızlı Yetişkin Taşikardi ve Aritmi Algoritması.

CHF, konjestif kalp yetmezliğini; ECG, elektrokardiyogramı; IV, intravenöz (damar içi) uygulamayı; NS, normal salin solüsyonunu; ve VT, ventriküler taşikardiyi ifade eder.
Öneriye Özgü Destekleyici Metin
1.Hemodinamik olarak instabil WCT hastalarında sinüs ritminin hızla geri sağlanması kritiktir. Hasta WCT nedeniyle instabil ise (örn. sistolik kan basıncı <80 mm Hg veya mental durum bozukluğu) derhal senkronize kardiyoversiyon uygulanmalıdır.
- Hemodinamik olarak stabil WCT hastalarında vagal manevralar veya adenosin denenebilir; ancak bu tedavilerden sonra hasta hâlâ WCT’de ise senkronize kardiyoversiyon önerilir. Zaman ve klinik stabilite izin veriyorsa, prosedürel sedasyon uygulanması uygun olabilir.
- Amiodaron göreceli olarak yavaş etki başlatır ve bazı çözeltiler hipotansiyona yol açabilir. IV procainamide da hipotansiyona neden olabilir ve 50 mg/dakikadan hızlı verilmemelidir. IV sotalol ise bu hipotansiyon endişesi olmayan daha yeni bir ajandır. Etkinliğin doğrudan karşılaştırması genellikle lidokain ile bu üç antiaritmik ilaç arasında yapılmıştır. Lidokainin kinetik özellikleri, hemodinamik olarak tolere edilen VT’de amiodaron, procainamide veya sotalol kadar etkili değildir ve lidokainin plasebodan daha etkili olup olmadığı belirsizdir. Stabil, monomorfik VT tedavisinde mevcut sınırlı kanıtlara dayanarak, procainamide ve sotalol benzer etkinlik göstermektedir; amiodaron procainamidden daha etkili bulunmamıştır. Bu ilaçların eşzamanlı kullanımından kaçınmak önemlidir, çünkü kombinasyonları aritmojenik etki yapabilir. Bu ilaçların herhangi biri uygulanırken defibrilatörün anında hazır bulunması önerilir; her bir ilaç, altta yatan nedenine bağlı olarak WCT’yi daha hızlı ve malign (hemodinamik olarak instabil) bir forma dönüştürebilir.
- Adenosin atriyoventriküler (AV) düğümü bloke eder ve otomatikliği azaltır. Bu nedenle AV düğümün devreye dahil olduğu WCT’ler, dar kompleks taşikardi (NCT) terapilerinde tarif edildiği şekilde etkili bir adenosin dozu ile sonlandırılabilir. Yeterli adenosin uygulaması, AV düğümünü geçici olarak bloke ederek altta yatan ritmin doğru şekilde değerlendirilmesini sağlar. Dolayısıyla adenosin, stabil, düzenli ve monomorfik WCT’de hem tanısal hem terapötik olarak kullanılabilir.
- Verapamil, AV düğüm iletisini yavaşlatan, aksesuar yolların refrakter dönemini kısaltan ve negatif inotrop ile vazodilatör etkisi olan bir kalsiyum kanal blokeridir. Vazodilatör etkileri oldukça belirgindir, bu nedenle verapamil uygulamasıyla hipotansiyon sık görülür. Verapamil, ventriküler kökenli bir WCT’yi sonlandıramaz ve ciddi hipotansiyon, şok ve kardiyak arrestle sonuçlanabilir.
- Adenosin, ventriküler kökenli bir WCT’yi sonlandıramaz, ciddi hipotansiyona, şoka neden olabilir veya VF ve kardiyak arreste yol açabilir.
References (Tam metne bakınız)
Polimorfik Ventriküler Taşikardi Tedavi önrileri
Özet
Çok biçimli VT, her atımda farklı QRS konfigürasyonları ile ventriküler kökenli geniş kompleks taşikardiyi ifade eder. Ancak çok biçimli VT’nin tanı ve tedavisinde en kritik özellik, ritmin morfolojisi değil, hastanın temel QT aralığı hakkında bilinenler (veya şüphelenilen)dir. Taşikardinin pVT mi yoksa ventriküler fibrilasyon (VF) mi olduğu genellikle belirlemek zordur. Çoğu VF, pVT ile başlar ve pVT uzun sürdüğünde genellikle VF’ye dönüşür (Şekil 6).
Torsades de pointes, QT aralığı normal olduğunda ve VT mevcut olmadığında, uzun QT ile ilişkili bir form olan çok biçimli VT türüdür. Düzeltirilmiş QT aralığı 500 milisaniyeyi geçtiğinde ve bradikardi eşlik ettiğinde torsades riski artar. Torsades kalıtsal genetik bir bozukluktan veya QT aralığını uzatan ilaçlar ve elektrolit dengesizliklerinden kaynaklanabilir.
Buna karşılık, uzun QT ile ilişkili olmayan çok biçimli VT genellikle akut miyokard iskemisine bağlıdır. Diğer potansiyel nedenler arasında egzersiz veya duygusal durumla tetiklenen genetik bir bozukluk olan katekolaminerjik çok biçimli VT; olağanüstü kısa QT aralığıyla ilişkili “kısa QT” sendromu; idiopatik sağ ventriküler çıkış yolu çok biçimli VT; ve digitalis toksisitesinde görülen ve ardışık QRS eksenlerinin 180° kaydığı bidirectional VT yer alır. Çok biçimli VT’nin akut farmakolojik tedavisini inceleyen randomize kontrollü çalışmalar (RCT) bulunmamaktadır. Uzun QT ile ve uzun QT olmadan destekleyici veriler büyük ölçüde olgu raporları ve olgu serilerine dayanmaktadır.
Özel Öneri Destekleyici Metin
1.Temel QT aralığından bağımsız olarak, tüm çok biçimli VT formları hemodinamik ve elektriksel olarak instabil kabul edilir. Çok biçimli VT atakları tekrar edebilir ve kendiliğinden geçebilir, sürdürülebilir hale gelebilir veya VF’ye dönüşebilir. VT’nin QRS kompleksi uniform morfolojideyse, QRS kompleksine senkronize elektriksel kardiyoversiyon, kalp döngüsünün kırılgan döneminde (T dalgası) VF’yi tetikleme riskini en aza indirir. Buna karşılık, çok biçimli VT her QRS kompleksinin farklı özellikleri nedeniyle güvenilir şekilde senkronize edilemez ve yüksek enerjili (üretici tarafından belirlenen maksimum ayar) senkronize olmayan şok gerektirir. Defibrilasyondan önce sedasyonun uygunluğu değerlendirildiğinde, hastanın mental durumu önemlidir. Çok biçimli VT’yi sonlandırmada defibrilasyon etkili olsa da, tekrarını önlemeyebilir ve bunun için farmakolojik tedaviler sıklıkla gereklidir; sonraki önerilerin birincil odak noktası budur.
- Torsades de pointes genellikle bilinen veya şüphelenilen uzun QT anomalisine sahip hemodinamik olarak instabil çok biçimli VT’nin kendiliğinden sonlanan tekrar eden paterninde görülür ve sıklıkla bradikardi ile birlikte olur. Torsades’in defibrilasyonla sonlandırılması tekrarını önlemeyebilir ve ek farmakolojik müdahaleler gerektirir. Küçük olgu serilerinde, IV magnezyum tekrarları baskılamak ve önlemek için etkili bulunmuştur. Magnezyum, torsades’i tetikleyebilecek miyokardiyal aksiyon potansiyelindeki dalgalanmaları baskıladığı düşünülmektedir. Elektrolit dengesizliklerinin, özellikle hipokaleminin düzeltilmesi de önerilir.Antiaritmik ilaçlarla torsades tedavisi QT aralığını uzatabilir ve aritmiyi tetikleyebilir. Akut verilmesi durumunda, β-adrenerjik blokörler bradikardiye yol açarak veya bradikardiyi kötüleştirerek torsades’i tetikleyebilir. Bradikardi veya duraklama ile tetiklenen torsades hastalarında, aşırı hızda pacing veya isoproterenol gibi ek önlemler için uzman konsültasyonu önerilir. İlaç kaynaklı torsades olgularını destekleyen literatür mevcut olduğundan, ilaç kaynaklı uzun QT’yi önlemek profesyoneller için öncelikli bir konudur.
- Uzun QT ile ilişkilendirilmeyen çok biçimli VT genellikle akut miyokard iskemisi veya enfarktüsü ile tetiklenir ve sıklıkla hızla VF’ye dönüşür. Çok biçimli VT başlangıçta VF’den ayırt etmek zor olabilir, ancak diğer ventriküler aritmilerde (VT ve VF) olduğu gibi, hemen defibrilasyon ile sonlandırılır. Defibrilasyonla çok biçimli VT’nin sonlandırılması tekrarını önlemeyebilir ve ek farmakolojik önlemler gerekebilir. Çok biçimli VT’nin optimal farmakolojik yönetimini belirleyen RCT bulunmamaktadır. Nedeni olan miyokard iskemisinin tedavisi (ör. β-adrenerjik blokörler veya acil koroner girişim) ve lidokain ile amiodaron, defibrilasyonla birlikte kullanıldığında aritmi sürdüğünde sinerjik olabilir. β-adrenerjik blokörlerin, akut koroner sendromlarda ventriküler aritmilerin insidansını azalttığı da gösterilmiştir.
Alternatif çok biçimli VT nedenlerinden şüphelenildiğinde uzman konsültasyonu önerilir; bu durumlarda β-adrenerjik blokörler ve antiaritmiklerin de etkili olabileceği göz önünde bulundurulmalıdır. 2018 AHA Odaklı Güncellemesi’nden bu yana yeni kanıt tespit edilmemiştir.
- Uzun QT yokluğunda, magnezyumun çok biçimli VT veya diğer ventriküler taşiaritmilerin tedavisinde etkili olduğu gösterilmemiştir. 5 hastayı kapsayan tek bir olgu serisi, normal QT ile çok biçimli VT’de magnezyum uygulamasının faydasız olduğunu göstermiştir. 2018 AHA odaklı güncellemesinden bu yana yeni kanıt tespit edilmemiştir.
References (Tam metne bakınız)
Düzenli Dar Kompleks Taşikardi tedavi Önerileri

Öneriye Özgü Destekleyici Metin
-
Valsalva manevrası, NCT’lerin %20–30’unu sonlandırmada etkilidir.4,5 Modifiye tekniklerle sonlandırma oranı %50’ye kadar yükselir.6–9 Vagal manevralar arasında hastanın 10 cc’lik bir şırınga içine üflemesi, ıkınma ve karotis masajı bulunur. Ancak daha etkili yaklaşımlar da tanımlanmıştır; pasif bacak kaldırma, sırtüstü pozisyon değişikliği ve Valsalva sonrasında pasif bacak elevasyonu, manometreye bağlı şırınga içine üfleme ve Valsalva’dan 10 saniye sonra epigastrik bölgeye basınç uygulama gibi. Karotis masajı sırasında dikkatli olunmalıdır çünkü bu teknik, karotis aterosklerozu olan hastalarda felce yol açabilir.
-
Adenozin, AV nodal reentrant taşikardi, AV reentrant taşikardi ve birçok atriyal taşikardiyi sonlandırmada çok yüksek dönüşüm oranları göstermiştir.10 Ayrıca AV nodunu bloke ederek atriyal flutter veya fibrilasyon tanısını doğrular. Adenozinin yarılanma ömrü çok kısadır ve periferik damara infüze edilirse daha az etkili olabilir. Yeterli dozlama, NCT’nin değişimi ile sağlanır; sonlanma veya hastada kızarma ve korku hissi gibi semptomların ortaya çıkması ile dozlama doğrulanır. Adenozin, santral hat veya kalp nakli sonrası hastalarda derin etkiler gösterebilir; 1 mg IV NCT’yi sonlandırmak için yeterli olabilir. Adenozin, astımı olan hastalarda şiddetli bronkospazma neden olabileceğinden kontrendikedir.
-
Hemodinamik olarak instabil NCT hastalarında sinüs ritminin hızlı bir şekilde geri getirilmesi kritiktir. Instabil ise, derhal kardiyoversiyon uygulanmalıdır.11
-
Kardiyoversiyon, vagal manevralara ve farmakolojik tedaviye yanıt vermeyen stabil NCT hastalarını tedavi etmek için kullanılabilir.11 Kardiyoversiyon öncesi sedasyonun uygunluğunu değerlendirirken hastanın mental durumu ve klinik stabilitesi önemlidir.
-
IV diltiazem ve verapamil, NCT’yi normal sinüs ritmine %64–98 oranında dönüştürür. Verapamil’in etkinliği adenosin ile benzerdir, ancak hipotansiyon oluşturma riski yüksektir.12–18 Diltiazem ve verapamil, özellikle adenosin tedavisinden sonra tekrarlayan supraventriküler taşikardisi olan hastalarda daha uzun etkili oldukları için kullanışlıdır. Hipotansiyon yaygın bir yan etkidir ve bu ilaçlar yavaş infüze edilmelidir.19 Sistolik kalp yetmezliği şüphesi olan NCT hastalarında diltiazem ve verapamil kullanımı en iyi şekilde kaçınılmalıdır.
-
İntravenöz β-adrenerjik blokerler genellikle güvenlidir ve hemodinamik olarak stabil, düzenli dar kompleks taşikardisi olan yetişkin hastalarda NCT’yi sonlandırdığı gösterilmiştir.
References (Tam metne bakınız)
ATRİYAL FİBRİLASYON/FLUTTER HIZLI VENTRİKÜLER YANIT:
BÖLÜM 1
ELEKTRİKSEL TEDAVİLER

Özet
Atriyal fibrilasyon (AF), atriyum miyokardı boyunca birden fazla yeniden giriş (self-dolaşan) devre nedeniyle düzensiz bir atriyal ritimdir. Atriyal flutter, tek bir makroreentrant atriyal devre tarafından oluşturulan daha organize bir taşiaritmi türüdür. Bu iki aritmi yaygındır, genellikle birlikte görülür ve benzer şekilde tedavi edilir. Hızlı ventriküler yanıtlı AF/flutter tedavisi hemodinamik duruma bağlıdır. Hemodinamik olarak stabil olmayan hastalar ve hızla ilişkili iskemisi olan hastalar genellikle acil elektriksel kardiyoversiyon gerektirir (Şekil 7). Stabil hastalar, hız veya ritim kontrolü sağlamak için farmakolojik olarak tedavi edilebilir. Antikoagüle edilmemiş hastalarda 48 saatten uzun süredir devam eden AF/flutter’in kardiyoversiyonu tromboembolik olay riski taşır. 48 saatten kısa süredir devam eden akut AF/flutter durumunda karar verme daha karmaşıktır ve acil kardiyoversiyon gerekmedikçe uzman konsültasyonu gerektirir. Önceden uyarılmış AF/flutter (Wolff-Parkinson-White) Geniş Kompleks Taşikardiler bölümünde ele alınmaktadır.
Şekil 7. Elektriksel Kardiyoversiyon Algoritması.

Elektriksel kardiyoversiyon birçok faktörden etkilenir. Enerji ayarının ötesinde, şok başarısını etkileyen teknik özellikler arasında ped boyutları, ped yerleşimi, empedans engellerinin en aza indirilmesi, şok dalga formu ve zamanlama (doğru elektrokardiyogram senkronizasyonu) yer alır. Klinik faktörler ise vücut yapısı, kalp durumu (ventrikül fonksiyonu, atriyum boyutu), ritim süresi ve eşzamanlı ilaç kullanımı gibi etkenleri içerir. Bu faktörlerden herhangi biri tek başına veya birlikte, enerji ayarının kendisi kadar veya daha fazla sonuç üzerinde etkili olabilir. Enerji dışında, elektriksel kardiyoversiyonun başarılı olabilmesi için prosedürün nasıl gerçekleştirildiğine ve uygulanan hastanın özelliklerine dikkat edilmesi gerekir. Bu öneriler, “2023 ACC/AHA/ACCP/HRS Atriyal Fibrilasyon Yönetimi Kılavuzu” ve 2025 kanıt güncellemesi tarafından desteklenmektedir.
1. Kontrolsüz taşikardi, ventrikül dolumunu, kardiyak output’u ve koroner perfüzyonu bozabilir ve miyokard oksijen talebini artırabilir. Bazı durumlarda ilaç tedavisi, intravenöz sıvı veya her ikisinin hızlı uygulanması uygun olabilir; ancak instabil hastalar veya atriyal fibrilasyon/flutter nedeniyle devam eden kardiyak iskemisi olan hastalar için hızlı kardiyoversiyon gereklidir. Ayrıca aritminin sebep mi yoksa altta yatan faktörler (örn. sepsis) nedeniyle hızlanmış ventrikül yanıtının sonucu mu olduğu da düşünülmelidir; bu, hemodinamik stabilizasyon için ilk farmakolojik stratejileri yönlendirebilir. Hemodinamik olarak instabil hastalarda bu stratejilere ilişkin sınırlı veri bulunmakla birlikte, başarılı kardiyoversiyonun hemodinamik faydaları belgelenmiştir. Negatif inotropiklerle hipotansiyon ve hipoperfüzyon riski, normotansif hastalarda bile gösterilmiştir. Hemodinamik olarak instabil hastalar ve devam eden kardiyak iskemi olanlar, sinus ritminin hızlı geri kazanımı ve farmakolojik tedaviye bağlı hipotansiyonun önlenmesi ile hemodinamik durumlarını iyileştirme olasılığı en yüksek olan gruptur. Klinik senaryoya bağlı olarak, 48 saati aşan atriyal fibrilasyon/flutter’ı kardiyoverte edilen hastalar antikoagülasyon adaylarıdır. Hastaların ve antikoagülasyon ilaçlarının uygun seçimi bu kılavuzun kapsamı dışında ele alınmıştır.
2. Monofazik dalga formu ile AF/flutter kardiyoversiyonu için önceki kılavuzlarda rehberlik verilmiş, ancak etkinliği daha yüksek olan bifazik dalga formları ile yer değiştirmiştir. Elektriksel özelliklerdeki üreticiye özgü farklılıklar nedeniyle, önceki kılavuzlar bifazik kardiyoversiyon enerji ayarlarını üretici spesifikasyonlarına bırakmıştır. Bununla birlikte, >3000 AF hastasını içeren rastgele kontrollü ve ağ meta-analiz çalışmaları, ABD’de mevcut üç bifazik platformun tümünde 200 J şokların %90’dan fazla kardiyoversiyon başarısı sağladığını göstermiştir. Önceki kılavuzlar, yüksek enerjinin kardiyak hasar ve komplikasyon riski taşıdığı endişesiyle daha düşük enerji ayarlarını önermiştir. Ancak sonraki klinik çalışmalar, 360 J’ye kadar bifazik şokların kalp-spesifik enzim artışı, kardiyak disritmi, kardiyak disfonksiyon veya diğer komplikasyonlarla ilişkili olmadığını gözlemlemiştir. Düşük enerjili monofazik şokların, AF’yi kardiyoverte ederken VF oluşturma veya atriyal flutter’i kardiyoverte ederken AF’yi tetikleme olasılığı 200 J veya üzeri enerjiye göre anlamlı şekilde daha yüksektir. Bu gözlem, “üst sınır kırılganlığı” ilkesine uygundur; yani belirli bir enerji eşiğinin üzerinde şok fibrilasyon oluşturmaz. Daha yüksek başlangıç enerjisi, düşükten başlayıp kademeli artırma yöntemine göre daha etkilidir; ilk şokta kardiyoversiyon başarısı daha yüksektir, daha az şok gerekir ve art arda şok denemeleri için gereken anestezi süresini kısaltır. Etkinlik, güvenlik, verimlilik ve diğer profesyonel kılavuzlarla uyum göz önüne alındığında, başlangıç enerjisi olarak 200 J önerilmektedir. Kardiyoversiyon sırasında hasta uyanıksa uygun sedasyon önerilir; çünkü şok ağrılı bir işlemdir.
3. Senkronize kardiyoversiyon için bir yaklaşım “çift senkronize kardiyoversiyon”dur. İki ayrı defibrilatör ve ped kullanılarak eşzamanlı yüksek enerjili şoklar uygulanabilir. Sınırlı sayıda olgu serisi ve tek rastgele kontrollü çalışmada, sınırlı boyutlu bir randomize çalışma (hastaların %39’u daha önce kardiyoversiyon geçirmişti), obez sınıf II hastalarda ilk şok etkinliğinin 400 J çift senkronize kardiyoversiyonda 200 J tek senkronize kardiyoversiyona göre daha yüksek olduğunu göstermiştir (%98’e karşı %87, p=0.002). Çoğu çalışmada prosedür detayları belirsiz olsa da, çift senkronize kardiyoversiyon ciddi aritmi, hemodinamik komplikasyon veya kardiyak enzim yükselmesine yol açmamıştır; ancak defibrilatöre zarar verebilir. Bifazik dalga formlarıyla optimal senkronize kardiyoversiyonun yüksek başarısı göz önüne alındığında, çift senkronize kardiyoversiyonun ek faydası sınırlıdır.
4. Organize ritimler, örn. atriyal flutter, tek bir reentry devresi nedeniyle daha düşük enerji ile sonlandırılabilir; AF ise çoklu reentry devreleri nedeniyle daha fazla enerji gerektirir. Ancak iki aritmi arasında geçişler sık görülür. Acil durumda tek derivasyon ile AF ve flutter’ı ayırt etmek zor olabilir. ABD’de mevcut dikdörtgen ve kısaltılmış üssel bifazik dalga formları, AF kadar olmasa da, flutter için 50 J’de %50–75, 100 J’de %85–90 ve 200 J’de yaklaşık %100 kardiyoversiyon başarısı göstermiştir. Flutter kardiyoversiyonunda 200 J başlangıç enerjisi, prosedür süresini kısaltır, güvenliği bozmaz ve AF’yi tetikleme veya yanlış tedavi riskini azaltır. ABD’deki tüm bifazik defibrilatörler için başlangıç enerjisi olarak 200 J önerilmektedir; şok başarısız olursa, defibrilatör özelliklerine göre artırılabilir.
5. Şok-rezistan AF, maksimum enerji şoklarına rağmen devam eden AF olarak tanımlanır ve daha önce başarılı şoktan sonra AF’nin tekrar oluşmasıyla (rekürren AF) ayrılır. Şok başarısı, ped-deri temasının iyileştirilmesi, ped yerinin değiştirilmesi veya antiaritmik ilaç eklenmesiyle optimize edilebilir. Çift senkronize kardiyoversiyon da bir seçenektir. Gözlemsel çalışmalar, çift senkronize kardiyoversiyonun daha önce standart kardiyoversiyonda başarısız olan hastalarda %75–100 başarı sağladığını göstermiştir. Büyük bir prospektif çalışmada sistematik bir yaklaşım değerlendirildiğinde, ped basıncı ile senkronize kardiyoversiyon başarısı %87’den %93’e, ped yeniden yerleştirme ile %96’ya yükselmiş, ardından çift senkronize kardiyoversiyon ile başarı %98’e ulaşmıştır.
References (Tam metne bakınız)
HIZLI VENTRİKÜLER YANITLI ATRİYAL FİBRİLASYON/FLUTTER: BÖLÜM 2
TIBBİ TEDAVİLER

Özet
Acil serviste hızlı kalp hızlarının kontrolü, intravenöz nondihidropiridin kalsiyum kanal antagonistleri (örneğin diltiazem, verapamil) veya β-adrenerjik blokerler (örneğin metoprolol, esmolol) kullanılarak sağlanabilir. Farmakolojik ritim kontrolü (kimyasal kardiyoversiyon), AF/flutter’ı sinüs ritmine dönüştürmek ve nüksünü önlemek amacıyla amiodaron, prokainamid veya sotalol gibi intravenöz ilaçların kullanımını içerir. Amiodaron, ayrıca kalp yetmezliği olan ve kalsiyum kanal veya β-blokerleri tolere edemeyen hastalarda hız kontrolü için de kullanılabilmesiyle benzersizdir.
Bu öneriler, “2023 ACC/AHA/ACCP/HRS Atriyal Fibrilasyon Tanı ve Yönetim Kılavuzu” ve 2025 kanıt güncellemesi tarafından desteklenmektedir.
Öneriye Özel Destekleyici Metin
-
Klinik çalışma verileri, nondihidropiridin kalsiyum kanal antagonistleri (örneğin diltiazem, verapamil) ve β-adrenerjik blokerlerin (örneğin metoprolol, esmolol, propranolol) atriyal fibrilasyon/flutter hastalarında hız kontrolünde etkili olduğunu göstermektedir. Sistematik incelemeler, preeksitasyonsuz ve hızlı ventriküler yanıta sahip AF/flutter hastalarında intravenöz diltiazemin, intravenöz metoprolole kıyasla kalp hızı kontrolünü daha etkili sağladığını göstermiştir. Ancak bu çalışmalardan çoğu küçük örneklem büyüklüğü, retrospektif tasarım ve sınırlı klinik sonuç raporlaması nedeniyle kısıtlıdır. Verapamil ile ilgili randomize klinik çalışmalar yetersiz olduğundan, diltiazem genellikle tercih edilmektedir.
-
Amiodaron, nondihidropiridin kalsiyum kanal antagonistleri veya β-adrenerjik blokerlerin kontrendike olduğu durumlarda preeksitasyonsuz AF/flutter hastalarında hız kontrolü için etkilidir. Digoksin, etki başlangıcının yavaş olması nedeniyle akut durumlarda nadiren tercih edilir. Gözlemsel bir çalışmada, çoğu kardiyojenik şok veya sepsisli 80 kritik hastada optimal amiodaron dozu incelenmiş ve kalp hızını kontrol altına almak (<115–80/dk) için gereken dozun, paroksismal atriyal aritmilere kıyasla persistan aritmi hastalarında yaklaşık iki kat daha yüksek olduğu gösterilmiştir. Ancak, yoğun bakım öncesinde amiodaron kullanan hastalarda daha düşük dozlar yeterli olmuştur.
-
Sınırlı vaka raporları ve küçük olgu serilerine göre, eş zamanlı preeksitasyon (örneğin Wolff-Parkinson-White sendromu) ve AF/flutter bulunan hastalarda, AV düğümünü bloke eden ajanların (örneğin digoksin, nondihidropiridin kalsiyum kanal antagonistleri, β-blokerler veya intravenöz amiodaron) uygulanmasından sonra hızlanmış ventriküler yanıtın ventriküler fibrilasyona (VF) yol açabileceği bildirilmiştir. Bu durumda, en uygun tedavi yaklaşımı kardiyoversiyondur.
-
Negatif inotrop etkileri nedeniyle nondihidropiridin kalsiyum kanal antagonistleri (örneğin diltiazem, verapamil), sol ventrikül sistolik disfonksiyonu ve semptomatik kalp yetmezliği olan hastalarda dekompansasyona yol açabilir. Ejeksiyon fraksiyonu korunmuş kalp yetmezliği (HFpEF) olan hastalar bu ilaçları daha iyi tolere edebilir. β-blokerler kardiyomiyopatili hastalarda genellikle güvenliyken, dekompanse kalp yetmezliğinde zararlı olabilir. Sınırlı veriler, intravenöz diltiazemin intravenöz β-blokerlere kıyasla dekompansasyon riskini artırabileceğini öne sürse de, tercihen kullanılmasını destekleyecek yeterli veri mevcut değildir. Çok sayıda çalışma, β-blokerlerin kronik obstrüktif akciğer hastalığı olan hastalarda güvenle kullanılabileceğini göstermiştir. (Bkz. Tablo 2.)
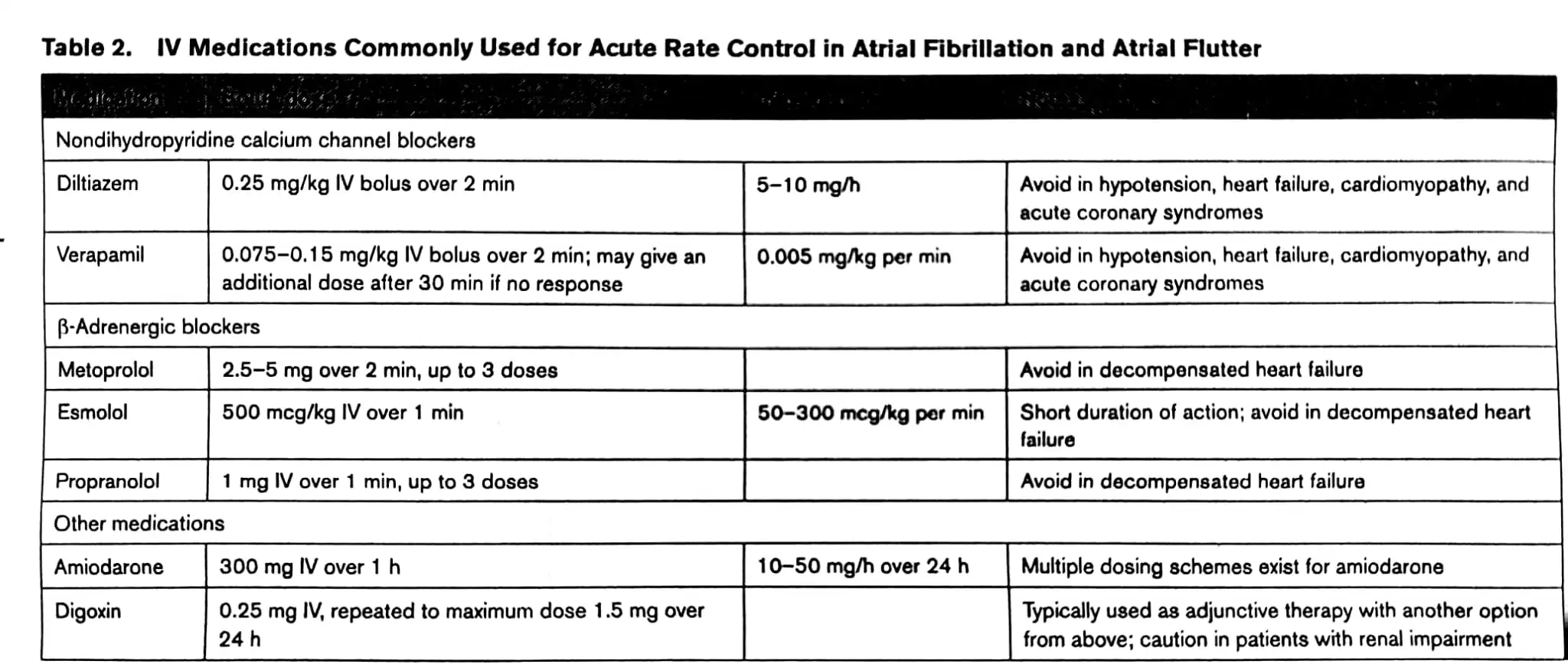
Bradikardi: Başlangıç ve Acil Yönetim

Özet
Bradikardi, tarihsel olarak ventrikül kalp atım hızının dakikada 60’ın altında olması olarak tanımlanmıştır. Ancak, “2018 ACC/AHA/HRS Bradikardi ve Kardiyak İletim Bozukluğu Olan Hastaların Değerlendirilmesi ve Yönetimi Kılavuzu”, popülasyon çalışmalarında sık kullanılan daha düşük bir eşik değeri yansıtmak amacıyla alt sınırı dakikada 50 atımın altı olarak benimsemiştir.
Bradikardi, sağlıklı yetişkinlerde, sporcularda veya uyku sırasında normal bir bulgu olabilir. Bradikardinin klinik belirtileri stabil (belirtisiz) durumdan belirtili ve instabil (belirtili ve kötü perfüzyon bulguları ile birlikte) duruma kadar değişebilir. Belirtili bradikardili hastalar, baş dönmesi veya sersemlik, ani mental durum değişikliği, iskemik göğüs rahatsızlığı, akut kalp yetmezliği, hipotansiyon veya senkop gibi, kalp debisinin azalması ve dokuların yetersiz perfüzyonuna bağlı semptomlarla başvurabilirler.
Klinisyenler, bradikardiyi değerlendirirken bunu klinik bağlam içinde ele almalı ve bradikardinin başka bir altta yatan hastalık sürecinin (örneğin miyokard iskemisi, hipoksi, elektrolit dengesizliği, asidoz, hipotermi) bir yansıması mı yoksa klinik tabloyu doğrudan etkileyen birincil faktör mü olduğunu belirlemelidir.
Şekil 8’de gösterildiği gibi, belirtili bradikardinin acil tedavisi, hem perfüzyonu desteklemeye hem de altta yatan nedenleri tanımlayıp tersine çevirmeye odaklanır. 2018 ACC/AHA/HRS Kılavuzu, kronik stabil ve instabil bradikardinin değerlendirilmesi ve yönetimi konusunda kapsamlı öneriler sunmaktadır.
Şekil 8. Yetişkinlerde Nabızlı Bradikardi Algoritması

Bu öneriler, 2018 ACC/AHA/HRS Kılavuzu ve 2025 kanıt güncellemesi tarafından desteklenmeye devam etmektedir.
Öneriye Özel Destekleyici Metin
1. Belirtili bradikardi, potansiyel olarak tersine çevrilebilir veya tedavi edilebilir birçok nedenle ortaya çıkabilir; bunlar arasında miyokard iskemisi, hipoksemi, hipotiroidizm, enfeksiyonlar, yapısal kalp hastalığı, artmış vagal tonus, metabolik bozukluklar, elektrolit anormallikleri veya ilaçlar/zehirler yer alır. Bradikardi, altta yatan nedenler ele alınmadan genellikle düzelmez; bu nedenle, olası etiyolojilerin değerlendirilmesi ve aynı anda acil stabilizasyon önlemlerinin başlatılması önemlidir. Prehastane ortamında transkütanöz pacing uygulanan hastalar üzerinde yapılan büyük retrospektif bir çalışmada, hipoksi ve başlangıçta bradikardik olmayan ritimler, pacing başarısızlığı ve artan mortalite ile ilişkili bulunmuştur; bu, stabilizasyon çabaları ile birlikte altta yatan nedenlerin ele alınmasının kritik önemini vurgular.
2. Atropin, gözlemsel çalışmalarda belirtili bradikardi tedavisinde etkili bulunmuştur. OHCA (dış hastane kardiyak arresti) ve şok uygulanamayan kalp ritmine (asistol veya nabızsız elektriksel aktivite) sahip hastalarda, epinefrin sonrası atropin eklenmesi, hastaneye kabulde sağkalımın bir öngördürücüsü olarak bulunmuştur. Ancak IHCA (hastane içi kardiyak arrest) hastalarında, şok uygulanamayan ritimler için atropin verilmesi sağkalımı artırmamıştır.
3. Belirtili bradikardi tıbbi tedaviye dirençli olduğunda, kalp pacing’i makul bir alternatiftir. Transkütanöz pacing, invaziv değildir, yatak başında hızlı uygulanabilir ve genellikle geçici transvenöz pacing kateteri yerleştirilene kadar bir köprü olarak kullanılır. Bilinçli hastada transkütanöz pacing genellikle ağrılıdır ve prosedür toleransı için sedasyon gerekebilir. Transvenöz pacing’e ilişkin kanıtlar sınırlı gözlemsel çalışmalara dayanmaktadır; bu çalışmalar çoğunlukla göstergeler ve nispeten yüksek komplikasyon oranlarına (kan yolu enfeksiyonları, pnömotoraks vb.) odaklanmıştır. İlaçlarla kalp hızı düzelmez ve şok devam ederse, transvenöz pacing kalp hızını ve semptomları iyileştirebilir, böylece altta yatan neden düzeltilebilecek veya kalıcı pacemaker yerleştirilebilecek kadar zaman sağlar.
4. Atropin etkisizse, kalp hızını ve kan basıncını artırmak için alternatif ajanlar veya transkütanöz pacing makul seçeneklerdir. Periarrest hastaların tıbbi yönetiminde epinefrin popülerlik kazanmıştır; IV infüzyon veya akut bradikardi ve hipotansiyon için “push-dose” uygulaması yapılabilir. Bradikardiye özgü push-dose epinefrin üzerine çalışmalar sınırlıdır; ancak sınırlı veri, hipotansiyon için kullanımını desteklemektedir. Push-dose vazopressörlerin doğru dozlamaya dikkat edilerek uygulanması gerekir; ilaç hataları ve hemodinamik yan etkiler bildirilmiştir. Dopamin infüzyonu da kalp hızını artırabilir. Bradikardi tedavisinde ilaçlar ile transkütanöz pacing’i karşılaştıran sınırlı çalışma mevcuttur; atropine yanıt vermeyen hastalarda yapılan randomize bir feasibility çalışmasında dopamin ile transkütanöz pacing karşılaştırılmış ve taburcu sağkalımında fark bulunmamıştır. Transkütanöz pacing, epinefrin, dopamin veya diğer vazooktif ajanların denenip denenmeyeceği, muhtemelen klinik deneyim ve mevcut kaynaklara bağlı olacaktır.
5. Şok oluşturan ciddi belirtili bradikardide, IV veya IO erişim yoksa, erişim sağlanana kadar hemen transkütanöz pacing uygulanabilir. 2006’da yapılan sistematik bir derleme, prehastane ortamında belirtili bradikardi ve bradiasistolik kardiyak arrest için transkütanöz pacing’in standart ALS ile karşılaştırıldığında belirgin bir fayda sağlamadığını bulmuştur; ancak tek bir çalışmadan elde edilen alt grup analizi, belirtili bradikardili hastalarda olası faydayı önermiştir. Daha yakın tarihli çalışmalar, pacing sırasında hem elektriksel hem de mekanik capture’ı sağlama ve sürdürmede klinisyenler için devam eden zorlukları vurgulamıştır. Bu zorluklar bazı durumlarda hasta faydasını sınırlayabilir ve gerçek elektriksel capture ile yanlış capture’ı ayırt etmenin geliştirilmiş yöntemlere ihtiyaç duyduğunu göstermektedir. Gelecek araştırmalar, optimum ped yerleşimini belirlemeye ve başlangıç ve sürdürülen capture’ı doğrulamak için güvenilir yöntemler geliştirmeye odaklanmalıdır; örneğin nabız palpasyonu yerinin pratikliği ve tercihi, hemodinamik bulgular, pulse oksimetri özellikleri, sürekli ETCO₂ takibi ve ultrason kullanımı.
References (Tam metne bakınız)
Makale Bilgisi / Atıf
Amerikan Kalp Derneği (AHA), bu belgenin şu şekilde atıfının yapılmasını talep etmektedir:
Wigginton JG, Agarwal S, Bartos JA, Coute RA, Drennan IR, Haamid A, Kudenchuk PJ, Link MS, Panchal AR, Pelter MM, Del Rios M, Rodriguez AJ, Perman SM, Sanko S, Kotini-Shah P, Kurz MC.
Bölüm 9: Yetişkin İleri Yaşam Desteği: 2025 Amerikan Kalp Derneği Kardiyopulmoner Resüsitasyon ve Acil Kardiyovasküler Bakım Kılavuzları.
Circulation. 2025;152(suppl 2):S538–S577. doi: 10.1161/CIR.0000000000001376
Teşekkür
ALS Yazım Grubu, BLS Yazım Grubu’ndan Dr. Matthew Neth ve Dr. Sean Morgan’a, CPR performansının destekleyici öğeleriyle ilgili önerilere katkılarından dolayı teşekkür eder.
(Makale bilgi amaçlıdır. Pratikte her zaman hasta önemlidir. Çeviride ağırlıklı olarak yapay zeka kullanılmıştır)
admin
YAZARSite Kurucusu. Maceraperest acil tıpçı